 |
|
Популярные авторы:: Азимов Айзек :: Чехов Антон Павлович :: Борхес Хорхе Луис :: Грин Александр :: Толстой Лев Николаевич :: Горький Максим :: Раззаков Федор :: Лесков Николай Семёнович :: БСЭ :: Андреев Леонид Николаевич Популярные книги:: О вреде пьянства :: Обретенная мечта :: Ловушка для простаков :: Генштаб без тайн :: The Boarding House :: Кому достаются трофеи :: Как жаль! :: Бильярдный шар :: Беспардонный лжец Том Кастро :: Золотой киль |
Клинические лекции по офтальмологииModernLib.Net / Медицина / Басинский Сергей / Клинические лекции по офтальмологии - Чтение (стр. 9)
– консультация оториноларинголога;
– по показаниям пробы на туберкулез; – по показаниям иммуноферментный анализ (ИФА); – метод флюресцирующих антител (МФА); – полимеразная цепная реакция (ПЦР); – реакция специфической бласттрансформации лимфоцитов. Дифференциальная диагностика Необходимо проводить дифференциальную диагностику между старым (законченным) и свежим (острым) процессом, а также между различными видами кератитов. При «старых» процессах: • нет роговичного синдрома; • роговица блестящая, зеркальная; • очаг белый; • границы четкие; • в клеточном составе преобладают фибробласты. Для дифференциальной диагностики кератитов различной этио–логии необходимо обращать внимание на: • анамнез (связь с какими-либо внешними факторами, соматичес–кими заболеваниями); • быстроту развития симптомов (достаточно бурное начало при инфицировании гонококками, синегнойной палочкой); • выраженность роговичного синдрома (снижена при нейрогенной этиологии); • локализацию (зона, глубина, распространенность); • цвет, характер, форму инфильтрата; • чувствительность; • васкуляризацию и ее тип; • результаты лабораторных исследований (флюрография, анализ крови, состояние придаточных пазух носа и полости рта, данные микробиологических исследований). Общие принципы фармакотерапии кератитов: • лечение кератитов должно проводиться в стационаре; • проводят местную и системную этиологическую терапию (при–меняют антибактериальные, противовирусные, противогрибко–вые и другие препараты); • в конъюнктивальную полость инстиллируют 3—4 раза в день 0,1% раствор диклофенака натрия [МНН] (глазные капли наклоф, дикло-Ф). Одновременно проводят системную нестероидную противовоспалительную терапию; • для предотвращения увеличения объема изъязвления при–меняют механическое туширование язвы – 1% спиртовым раствором бриллиантового зеленого или 5—10% спиртовым раствором йода или проводят крио– или диатермокоагуляцию краев и дна язвы; • на стадии очищения язвы применяют препараты, улучшаю–щие регенерацию роговицы (2—3 раза в день): 5% декспантенол [МНН] (глазной гель корнерегель), депротеинизированный гемодиализат из крови телят [МНН] (20% глазной гель солкосерил, актовегин); • при наличии явлений иридоциклита дополнительно назначают мидриатики, которые инстиллируют в конъюнктивальный мешок 2—3 раза в день и/или вводят субконъюнктивально по 0,3 мл: атропин [МНН] (1% глазные капли), фенилэфрин [МНН] (2,5 и 10% глазные капли ирифрин) или 1% раствор для инъекций мезатон); • при формировании помутнения роговицы для более нежного рубцевания применяют ГКС препараты, которые закапывают в конъюнктивальный мешок 3—4 раза в день или вводят в виде электрофореза. Наиболее часто используют 0,1% рас–твор дексаметазона [МНН] (глазные капли и мазь максидекс). Протеолитические ферменты (лидаза и коллализин [МНН]) вводятся с помощью электрофореза; • при лечении кератитов необходимо проводить пассивное промы–вание слезоотводящих путей; • в тяжелых случаях проводят хирургическое лечение: промывание передней камеры противомикробными препаратами, лечебная кератопластика. В случае угрозы прободения роговицы и невоз–можности проведения кератопластики используют покрытие роговицы конъюнктивой или аллосклерой. Дезинтоксикационная терапия: гемодеза раствор по 200—400 мл; 200—400 мл 5% раствор глюкозы с 2,0 г аскорбиновой кислоты. Для улучшения проницаемости гематоофтальмического барьера внутривенно вводят 10% раствор хлорида кальция по 10,0 мл раз в утки; 40% раствор гексаметилентетрамина по 10 мл. Для блокирования действия медиаторов воспаления внутримы–шечно вводят НПВП – диклофенак натрия (ортофен, вольтарен) – по 3,0—5,0 мл 1 раз в сутки через сутки. НПВП можно назначать в свечах по 1 свече 1—2 раза в сутки или внутрь по 1 таблетке 2—3 раза в день после еды. Ослабленным больным вводят внутримышечно витамины группы «В» – по 1,0 мл 1 раз в сутки через сутки; аскорбиновая кислота – по 2,0 мл 1 раз в сутки ежедневно курсом 10 инъекций. При вялом заживлении целесообразно внутримышечное назна–чение препаратов, стимулирующих репаративные процессы (солко–серил, актовегин по 5,0 мл, на курс 10 инъекций). Для стимуляции иммунитета применяют 5% раствор метронидазола для инъекций по 100 мл внутривенно капельно ежедневно или через день. Для предотвращения увеличения объема изъязвления приме–няют туширование язвы 1% спиртовым раствором бриллиантового зеленого или 5—10% спиртовым раствором йода или проводят крио-, термо– или диатермокоагуляцию краев и дна язвы. При формировании помутнения роговицы для более нежного руб–цевания глюкокортикостероидные препараты закапывают в конъюнктивальный мешок 3—4 раза в день или вводят в виде электрофореза. Наиболее часто используют 0,1% раствор дексаметазона. С этой же целью применяют 3% раствор калия иодита, который изготовляется ex temporae. Применяют лазерстимуляцию и магнитотерапию с мазью актовегином или солкосерилом. Протеолитические ферменты (лидаза и коллализин) вводят с помощью электрофореза. В тяжелых случаях проводят хирургическое лечение: введение аутокрови в переднюю камеру, лечебную кератопластику. В случае угро–зы прободения роговицы и невозможности проведения кератопласти–ки роговицу покрывают лечебной контактной линзой, конъюнктивой, кадаверной роговицей или склерой. Кератопластика делится на: • лечебную – для прекращения процесса (послойная и сквозная, в ранние и поздние сроки); • тектоническую – для прикрытия дефектов роговицы, ее истон–чения, профилактики перфораций; • оптическую – для восстановления прозрачности роговицы; • мелиоративную – для улучшения трофики роговицы, оптичес–кой; • косметическую; • рефракционную. Кератопластика проводится при снижении остроты зрения до 0,1, при более высокой остроте зрения пересадка роговицы с оптической целью не рекомендуется из-за возможности помутнения трансплантата. Экзогенные бактериальные кератитыПолзучая язва роговицычаще всего вызывается пневмококком, но возможна роль и другого возбудителя (диплококки, стафилокок–ки, стрептококки, гонококки, синегнойная палочка, диплобациллы Моракса-Аксенфельда и др.). Язва имеет тенденцию к распростра–нению по роговой оболочке как по поверхности, так и вглубь. Язва может захватить всю роговицу в течение 2—3 сут, особенно если она вызвана синегнойной палочкой и гонококком. Клиническая картина. Ползучая язва имеет триаду симптомов: спе–цифический вид язвы, гипопион и иридоциклит. В зоне рубцевания могут появляться новообразованные сосуды. Уже в начале заболе–вания в процесс вовлекается радужка, появляются задние синехии, развивается циклит, в передней камере появляется гипопион. При ползучей язве гонококковой этиологии возбудитель очень часто про–никает через неповрежденный эпителий. В течение 3—4 сут могут образоваться десцеметоцеле и произойти перфорация роговицы со вставлением радужки и образованием передних синехий. При этом возможно проникновение инфекции во внутренние оболочки с раз–витием эндо– и панофтальмита. Ползучей язве, вызванной синегнойной палочкой, свойственны хемоз, быстрое прогрессирование по типу кругового абсцесса, захва–тывающего всю роговицу. Нередко передние слои роговицы отслаи–ваются и свисают. У всех больных обнаруживается обильный жидкий гипопион сероватого цвета. В течение 2—3 дней наступает инфильтра–ция всей роговицы, она утолщается в 3—5 раз. В ее центре образуется большая глубокая кратерообразная язва, затем быстро развиваются некроз и обширная перфорация, что приводит к гибели глаза. По мере уменьшения инфильтрации снижают дозу и частоту при–менения противовоспалительных средств, добавляют препараты, способствующие регенерации, присоединяют физиотерапевтическое лечение (магнитотерапия), лазерстимуляция и рассасывающая тера–пия. При угрозе перфорации язвы необходима кератопластика (тек–тоническая, лечебная) или биопокрытие. Катаральная язва роговицы (краевой кератит). Краевые язвы возни–кают чаще вследствие заболеваний слезных органов, краев век, конъ–юнктивы. Они могут появляться при общих заболеваниях или быть следствием кератитов невыясненной этиологии – язвы Мурена или розацеа. При инфекционных конъюнктивитах или блефаритах возмож–но образование точечных инфильтратов по периферии роговицы. Возникает роговичный синдром. Перикорнеальная инъекция более выражена в участках, соответствующих роговичной инфильтрации. Инфильтраты могут сливаться и изъязвляться. Заболеванию свойс–твенно торпидное течение, удерживается стадия «фасетки» долго. Краевая язва роговицы может возникать при лагофтальме, когда нижний отдел роговицы не прикрывается веком и высыхает, что приводит к нарушению трофики и отторжению эпителия. Обычно в нижнем отделе роговицы появляется матово-серый инфильтрат; углубляясь, он захватывает всю толщу роговицы. При присоединении вторичной инфекции наступает гнойное расплавление роговицы. Благоприятный исход в этом случае – обширное бельмо. 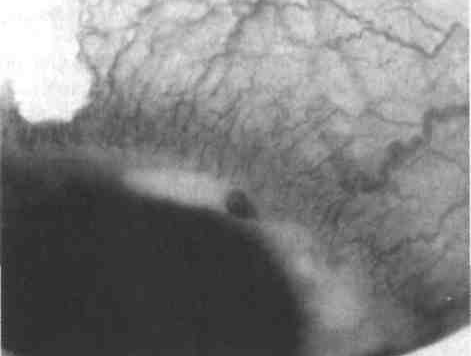 Рис. 4. Катаральная язва роговицы (краевой кератит). Лечение направлено на устранение причины (конъюнктивит или блефарит). Терапия язвенного процесса в роговице включает в себя антимикробные и противовирусные препараты, так как очень часто краевые язвы имеют смешанную бактериально-вирусную этиологию. Для быстрейшего заживления необходимо добавлять репаративную терапию. Применение мидриатиков следует ограничить из-за воз–можности формирования гониосинехий. Экзогенные грибковые кератитыВ этиологии кератомикозовпервое место принадлежит аспергиллам, возбудителями могут быть цефалоспориум, кандиды, фузарии, пенициллы. Поражение чаще бывает первичным, внедрению грибов способс–твуют микротравмы роговицы. Очень часто грибковые кератиты возникают на фоне длительного применения кортикостероидов или антибиотиков. Подавление бактериального роста антибиотиками вызывает активизацию грибковой флоры, которая приобретает пато–генные свойства. Поражение грибами усугубляет течение других заболеваний роговицы. Заболевание чаще возникает у ослабленных больных. Выделяют глубокие и поверхностные формы кератомикозов. Глубокие кератомикозывызываются плесневыми грибами. На месте эрозии в центральных и парацентральных отделах роговицы в субэпи–телиальных, а затем и в более глубоких слоях появляется серовато-белый инфильтрат с крошковидной рыхлой поверхностью и желтоватой каймой. Вокруг фокуса воспаления наблюдается демаркационная зона из полиморфноядерных лейкоцитов и лимфоцитов. Во всех слоях рого–вицы отмечается полнокровие новообразованных сосудов. Возникает гипопион. При фликтеноподобной форме в центре роговицы образу–ются беловатые или желтовато-белые помутнения, окруженные еди–ничными сосудами. Помутнение напоминает фликтену и состоит из плотной сухой массы, которая легко соскабливается острой ложечкой. При язвенной форме инфильтрат серовато-белого или желтова–то-белого цвета с сухой крошковидной поверхностью, несколько выступает и окружен демаркационной линией, быстро изъязвля–ется. Образующаяся язва имеет форму диска или кольца. Края язвы приподняты в виде вала, дно язвы серое, неровное, сухое, покрытое крошковидными частицами или белым творожистым налетом. С внутренней стороны вала флюоресцеином прокрашивается более глубокое изъязвление в виде кольца. Иногда от вала в разные стороны расходятся лучи инфильтрации. Появляются симптомы переднего увеита; нарушается чувствительность роговицы, особенно в области язвы и вокруг нее. Язва становится хронической, не имеет тенденции к спонтанному заживлению. Поверхностные кератомикозывызываются чаще грибами рода кандида. В роговице появляются серовато-белого цвета причудливой формы в виде пылинок или рыхлых глыбок. Они возвышаются над эпителием. Инфильтраты легко снимаются влажной ваткой, эпите–лий под инфильтратом истончен или слущен. Иногда инфильтраты приобретают вид плотных белых бляшек, которые распространяются в строму роговицы и изъязвляются. Лечение. В конъюнктивальную полость 3—6 раз в день закапы–вают раствор амфотерицина В концентрации 3—8 мг/мл (глазные капли изготовляют ex temporae); 5% раствор натамицина (глазные капли Натамицин, в России не зарегистрированы); раствор, содержа–щий 50 000 ЕД/мл нистатина (глазные капли изготовляют ex temporae) 2—3 раза в день закладывают мазь, содержащую 100 000 ЕД/г нистати–на. Эта мазь предназначена для дерматологического использования применять ее следует с осторожностью. Системная терапия включает назначение флуконазола (дифлюкан) внутрь по 200 мг/сут 1 раз в день. В 1-й день дозу увеличивают в 2 раза. Курс лечения несколько месяцев. Интраконазол (орунгал) назначают по 100—200 мг/сут 1 раз в день в течение 3 нед – 7 мес. При обширных поражениях различных структур органа зрения вводят амфотерицин В (амбизом) по 0,5—1 мг/(кг/сут) внутривенно капельно на 5% растворе глюкозы со скоростью 0,2—0,4 мг/(кг/ч). Курс лечения зависит от тяжести заболевания. Экзогенные паразитарные кератитыАкантамебный кератит.Возбудитель Acanthamoeba размножается как в пресной, так и в морской воде и проникает в роговицу в резуль–тате ее микротравм. В 70—85% случаев заболевание возникает у лиц, использующих КЛ. Сходная клиническая картина бывает при пора–жении другими амебами – Vahlkampfia и Hartmannella. Заболевание длительное, хроническое, без склонности к самоизле–чению. Нередко акантамебный кератит осложняется вторичной бак–териальной или герпесвирусной инфекцией. Кератит плохо поддается лечению и может привести к развитию десцеметоцеле и прободению роговицы. Клиническая картина. Заболевание начинается с появления сильных болей и хемоза конъюнктивы. Выраженность болевого синдрома не соответствует тяжести изменений роговицы. В центральных отделах роговицы сначала появляется поверхностный инфильтрат, который распространяется в глубокие слои стромы роговицы и изъязвляется. На некотором расстоянии вокруг язвы образуется инфильтрат в виде коль–ца, который тоже может изъязвляться. Появляются симптомы передне–го увеита с гипопионом. Акантамебы можно выявить в соскобе, в мате–риале, полученном при биопсии роговицы, или при посеве на агар. Лечение. Препаратами первого выбора для тропной этиологической терапии являются катионные антисептики (хлоргексидин и полигек-саметилен бигуанид). В РФ 20% раствор хлоргексидина применяют наружно. В качестве глазных капель используется 0,02% раствор хлоргексидина, который изготовляют ex temporae. Полигексаметилен бигуанид применяют в виде 0,02% раствора. Он входит в состав рас–творов для обработки контактных линз. Катионные антисептики комбинируют с аминогликозидными антибиотиками или антисепти–ческими препаратами, относящимися к группе ароматических диамидинов. Из аминогликозидных антибиотиков чаще используется неомицин, который входит в состав глазных капель и мазь макситрол. Монокомпонентный раствор неомицина можно приготовить ех temporae, используют и другие аминогликозидные антибиотики – гентамицин или тобрамицин, которые можно вводить субконъюнктивально. Из ароматических диамидинов для лечения акантамебного кера–тита используют 0,01% раствор пропамидина. При необходимости к препаратам первого выбора добавляют противогрибковые препараты из группы имидазолов: 1% раствор или мазь клотримазола (в РФ зарегистрированы только лекарс–твенные формы, предназначенные для наружного применения), 0,2% раствор флуконазола (в РФ зарегистрированы только лекарс–твенные формы, предназначенные для внутривенного введения); по данным зарубежных авторов, раствор для внутривенного введения можно использовать для глазных инстилляций, 5% масляный рас–твор кетоконазола (в РФ зарегистрированы только лекарственные формы, предназначенные для приема внутрь, таблетки по 200 мг; поданным зарубежных авторов, 5% масляный раствор изготовляют ex temporae), 1% раствор миконазола (в РФ миконазол в виде раство–ра не зарегистрирован). Перечисленные препараты в течение первых 48 ч закапывают каждый час с ночным перерывом, а затем 4 раза в день в течение нескольких месяцев. Глюкокортикостероидные препараты применять не следует. Эндогенные герпетические кератитыЗаболевание вызывается вирусом простого герпеса. Герпетические кератиты являются одним из самых частых заболеваний роговицы и составляют 20—50% всех заболеваний роговицы у стационарных больных. Вирус герпеса относится к числу нейродерматропных вирусов, присутствует в организме человека с раннего детства. Входными воротами при внедрении вируса герпеса в организм является кожа, слизистые оболочки ротовой и носовой полости, глотки, а также конъюнктива. Пожизненное персистирование вируса вызывает рецидивы заболе–вания с усилением воспалительного процесса и углублением повреж–дения оболочек глаза. 95% герпетических кератитов возникают через длительный срок после первичного инфицирования. Вирус находится в латентном состоянии в тройничном узле. Вирус в неактивном состоянии хранится в эпителии покровных тканей. У человека вырабатываются антитела, система вирус-антитела находятся в равновесии. Лихорадочные состояния, стрессы способс–твуют поступлению в кровь кортикостероидов, которые нарушают это равновесие. Кортизон влияет на иммунную систему организма с подавлением активности ретикулоэндотелиальной системы, к кото–рой относятся и роговичные тельца, нарушением реакций между антигеном и антителами, угнетением лимфоцитов и плазмоцитов, с которыми тесно связаны реакции иммунитета, изменением структу–ры глобулинов и, наконец, изменением продукции интерферона. Клиническая картина первичных герпетических кератитов имеет ряд общих признаков. Кератит сочетается с конъюнктивитом и пораже–нием кожи и слизистых оболочек других областей тела. Наблюдается выраженное снижение чувствительности роговицы. При первичном поражении образуются поверхностные формы кератита (эпителиальный кератит) с появлением точечных серо–вато-беловатых субэпителиальных инфильтратов и образованием пузырьков. Пузырьки приподнимают эпителий и вскрываются с образованием эрозий. В некоторых случаях наблюдается диффузное помутнение роговицы с последующей деструкцией эпителия, изъязв–ляются поверхностные слои стромы. Происходит обильная и ранняя васкуляризация роговицы. Клиническая картина постпервичных герпетических кератов также имеет ряд общих признаков. Развитию заболевания предшес–твуют переохлаждение организма, общие лихорадочные заболевания. Поражение слизистой оболочки и кожи век, нетипично, эпители–альные точечные кератиты бывают редко. Как правило, поражается один глаз. Часто развиваются стромальные кератиты и увеакератиты. Наблюдается снижение чувствительности роговицы с замедлен–ной регенерацией. Тенденция к новообразованию сосудов слабая. Заболевание склонно к рецидивам. При поверхностных формахдефект переднего эпителия рого–вицы прокрашивается флюоресцеином. На поверхности рогови–цы появляются субэпителиальные точечные серовато-беловатые инфильтраты и пузырьки, которые приподнимают эпителий и затем вскрываются с образованием эрозий (эпителиальный и точечный субэпителиальный кератит). Довольно часто пузырьки и инфильтраты сливаются и образуют причудливые фигуры в виде веточки дерева (древовидный кератит), рогов оленей, разбитого стекла. Существует мнение, что такая форма инфильтрата обусловлена распространением вируса вдоль нервных веточек. Однако японские ученые в 1961 г. доказали, что форма веточек появляется даже на денервированной роговице. Они сделали вывод о распространении вируса по канальцам, разделяющим блоки эпителиальных клеток. При глубоких формахдефекта на поверхности роговицы нет. Поражение идет со стороны эндотелия роговицы, инфильтрат располагается в глубоких слоях роговицы и сопровождается иридоциклитом. Выделяют метагерпетический глубокий кератит с образования обширной язвы с ланкартообразными очертаниями и дисковидный кератит, при котором в глубоких слоях стромы роговицы появляется инфильтрат с четкими очертаниями дисковидной формы серовато-беловатого цвета, с белым пятном в центре. Оптический срез рогови–цы в области инфильтрата резко утолщен, эпителий не изменен. Иногда древовидный кератит трансформируется в дисковид–ный. При этом дефект на поверхности исчезает, процесс переходит на средние и глубокие слои стромы. Распространение процесса на задние отделы стромы сопровождается образованием складок десцеметовой мембраны и утолщением эндотелия роговицы. В большинстве случаев смешанная инъекция конъюнктивы выражена умеренно (относительно очага поражения). Васкуляризация появляется поз–дно, сосуды могут быть как поверхностными, так и глубокими, их немного. Глубокие кератиты почти всегда сопровождаются иридоциклитом с преципитатами на эндотелии роговицы. Преципитаты локализуют–ся соответственно диску, за пределы инфильтрированной ткани не выходят. Течение глубоких герпетических кера–титов упорное, длительное, возможны рецидивы в различные сроки (от нескольких недель до нескольких лет). Лечение герпетического кератита представляет большие трудности и состоит из противовирусного и патогенетического. В противовирусной терапии центральное место занимает ацикловир – специфический ингибитор вирусов герпеса. 3% глазная мазь ацикловир (зовиракс, виролекс), вводимая 5 раз в день остается наиболее эффективным специфическим противогерпетическим препаратом с наивысшим терапевтическим эффектом и наилучшей толерантностью. Противогерпетическую эффек–тивность ацикловира можно усилить сочетанием с инстилляцией интерферона. При тяжелых рецидивирующих формах офтальмогерпеса местную аппликацию глазной мази ацикловир следует сочетать с назначени–ем ацикловира внутрь или валацикловира (2 раза в день) (зовиракс, виролекс, фамвир, валтрекс) в таблетках (5 раз в день). Валацикловир имеет в 4—5 раз более высокую биодоступность по сравнению с ацикловиром при полном сохранении противовирусной эффектив–ности и безопасности. В патогенетической терапии важное место занимает иммунотера–пия с использованием новых отечественных биофармацевтических препаратов. Человеческий лейкоцитарный а-интерферон, реаферон (реаль-дирон), локферон – генноинженерный человеческий а 2-интерферон высокой активности применяют в виде инстилляций 6—8 раз в день в концентрации 200 000 МЕ/мл. Синтетический низкомолекулярный индуктор интерферона циклоферон назначают по 2,0 мл 12,5% раствора внутримышечно 1 раз в сутки в течение 3 дней. Комбинированный препарат офтальмоферон, в состав которого входит человеческий рекомбинантный интерферон альфа-2в, димедрол и борную кислоту назначают 6—8 раз в сутки. Противогерпетическую вакцину следует применять с осторожностью. Весьма полезным в комплексном лечении герпетического керати–та, особенно при затяжном течении заболевания, является иммуномодулятор ликопид, который назначают по 1 таблетке (1 мг) 2 раза в день в течение 10 дней. При поверхностных дефектах эпителия делают туширование 1% спиртовым раствором бриллиантового зеленого либо 5—10% спир–товым раствором йода, крио– или диатермокоагуляцию краев и дна язвы с последующим местным применением средств репаративной терапии (глазные капли эмоксипин, витасик, тауфон или карнозин, глазные гели солкосерил, актовегин, корнерегель). Противовоспалительная терапия включает применение глазных капель с НПВП (диклофенак, наклоф, диклоф, индоколир). При выраженной аллергической или токсико-аллергической реак–ции (лекарственная аллергия) необходимо применение противоал–лергических глазных капель. При вторичной бактериальной инфекции назначают глазные капли, содержащие аминогликозиды или фторхинолоны. В лечении глазной гипертензии применяют глазные капли с ?-блокаторами (арутимол, офтан-тимолол). Для предотвращения вторичной инфекции местно назначают антибиотики: тобрамицин 0,3%, левомицетин 0,25%; ципрофлоксацин 0,3%. Наряду с указанным лечением применяется симптоматическая терапия: витамины, противоотечные препараты и физиотерапия (лазерстимуляция, магнитотерапия с кератопластическими пре–паратами). Туберкулезные кератитыГематогенные кератитыимеют преимущественно метастатичес–кое происхождение, туберкулезный очаг в глазу чаще находится в сосудистом тракте. Процесс чаще всего односторонний, без острых воспалительных явлений. Очаги локализуются в глубоких слоях роговицы, сопровождаются выраженной поверхностной и глубокой васкуляризацией, распадом роговичной ткани и формированием бельм. Гематогенный креатит протекает в форме глубокого диффуз–ного кератита (чаще всего), склерозирующего кератита, глубокого инфильтрата роговицы. Клиническая картина. Глубокий диффузный кератит обычно очаго–вый. На фоне диффузного помутнения роговицы в средних и глубо–ких слоях возникают крупные ограниченные желтовато-серые очаги Инфильтрации без склонности к слиянию. Они могут распространять–ся и на поверхностные слои, вызывая изъязвление. Васкуляризация Поверхностная и глубокая. Глубокие сосуды идут по задней поверх–ности роговицы, ветвясь древовидно или дихотомически. Они подходят к очагу инфильтрации, окружают его, но в него не проникают. При глубоких диффузных туберкулезных кератитах никогда не поражается вся роговица. Процесс захватывает центральную и периферическую части и сопровождается резко выраженными признаками иридоциклита с отложением крупных желтоватых преципитатов на эндотелии роговицы, появлением гипопиона и образованием задних синехий. Чувствительность роговицы нарушена незначительно. Течение дли–тельное, с ремиссиями. Глубокий инфильтрат роговицы —отдельные глубоко лежащие инфильтраты желтоватого цвета, расположенные в прозрачной или, наоборот, диффузно помутневшей ткани. Инфильтраты локали–зуются в задних слоях роговицы в непосредственной близости от задней пограничной мембраны. Перифокальная зона обусловливает нечеткие границы. Васкуляризация выражена умеренно, как и явле–ния иридоциклита. Возможно образование язв. Склерозирующий кератитчаще развивается при глубоком скле–рите. В наружной половине склеры вблизи лимба в виде сектора появляются выраженные гиперемия и отек. Инфильтраты распро–страняются от лимба к центру в глубоких слоях роговицы, имеют форму «языка», полулуния или треугольника и серый или желтова–то-серый цвет. Помутнение наиболее выражено у лимба, к центру оно становится прозрачнее. Эпителий над инфильтратом вздут в виде пузырей. Роговица поражается одновременно со склерой. Склера у лимба и лимб отечны. Раздражение и васкуляризация выражены умеренно. Течение заболевания длительное с частыми ремиссиями и обострениями. Роговица может поражаться в нескольких местах. Рубцевание, захватывая угол передней камеры, может привести к глаукоме. Постепенно инфильтрация замещается рубцовой тканью, и роговица приобретает фарфорово-белый цвет. Исход гематогенных кератитов неблагоприятный, так как форми–руются плотные васкуляризованные бельма. Туберкулезно-аллергические кератиты (фликтенулезный, скрофулезный, экзематозный кератит)связаны с общей туберкулезной инфек–цией, сопровождаются резко выраженными явлениями воспаления. Разнообразные клинические формы, острое начало, частые обостре–ния. При применении десенсибилизирующего лечения воспалительные явления быстро исчезают. Патогенез. Фликтена является специфической реакцией роговицы на новое поступление в нее продуктов распада туберкулезных бацилл, поступающих в кровь из первичного внеглазного очага. Клиническая картина. Выделяют поверхностную и глубокую инфильтративную (краевой инфильтрат), пучковидную (фасцикулярную), паннозную и некротическую форму. Во всех случаях ведущий эле–мент – фликтена, представляющая собой узелок, расположенный под передней пограничной пластинкой, состоящий в основном из скоп–ления лимфоцитов, ацидофильных гранулоцитов, плазматических клеток. Иногда в центре содержатся эпителиоидные или гигантские клетки, но никогда не обнаруживаются микобактерии туберкулеза или казеозный распад. Эпителий над узелками приподнят, местами разрушен. В зависимости от клинической картины фликтены могут быть простыми, милиарными, солитарными и странствующими. Они сопровождаются сильным раздражением и выраженным роговичным синдромом. Отмечается мацерация кожи век, в наружном углу глаза имеются болезненные трещины. Заболевание чаще встречается в детском возрасте, но бывает и у взрослых при неактивном первичном туберкулезе легких и перифери–ческих лимфатических узлов. Число и величина фликтен – различны. Мелкие (милиарные) флик–тены размером менее 3 мм чаще множественные. Единичные (солитарные) достигают 3—4 мм в поверхностных слоях, хотя они могут рас–пространяться и в глубокие слои стромы. За фликтенами появляются и сосуды, которые в виде пучков тянутся к очагу. Появление фликтен всегда сопровождается резко выраженным роговичным синдромом, заставляющим ребенка судорожно сжимать веки. Слезотечение вызы–вает мацерацию кожи и отек век. Отекают также нос и губы. В углах рта появляются трещины. Границы фликтен нечеткие, локализация чаще всего вблизи лимба. Цвет серовато-желтый с зоной гиперемии вокруг. В дальнейшем фликтены распадаются, образуя кратерообразные язвочки с серым инфильтрированным дном. Язвочки заживают, оставляя более или менее интенсивные помутнения. Иногда язва доходит до глубоких слоев роговицы с последующим ее прободением и ущемлением радужки в ране, что приводит к фор–мированию сросшихся бельм роговицы. Реже при перфорации про–исходит инфекция проникает (да, прям так там и написано) внутрь глаза с дальнейшим развитием панофтальмита. Фликтенулезный кератит имеет острое начало и рецидивирующее течение. С появлением кортикостероидов и иммунодепрессантов эта форма туберкулезно-аллергического кератита редко принимает затяжное течение. 1, 2, 3, 4, 5, 6, 7, 8, 9, 10, 11, 12, 13, 14, 15, 16, 17, 18, 19 |
|||||||