 |
|
Популярные авторы:: Раззаков Федор :: Азимов Айзек :: Горький Максим :: Чехов Антон Павлович :: Борхес Хорхе Луис :: Лесков Николай Семёнович :: Лондон Джек :: Грин Александр :: Толстой Лев Николаевич :: БСЭ Популярные книги:: The Boarding House :: Великий поход :: Краткая история химии. Развитие идей и представлений в химии. :: Дюна (Книги 1-3) :: Граф Монте-Кристо :: Саргассы в космосе :: Маленький человек из Архангельска :: Тамерлан :: Генерал А А Брусилов - страницы жизни и деятельности :: Справочник по реестру Windows XP |
Российские методики самоисцеления - Соло для позвоночникаModernLib.Net / Здоровье / Ситель Анатолий / Соло для позвоночника - Чтение (Ознакомительный отрывок) (Весь текст)
Анатолий Ситель Соло для позвоночника Российские методики самоисцеления СЛОВО ГЛАВНОГО РЕДАКТОРА Уважаемый читатель! В ваших руках вторая книга из новой популярной серии книг «Российские методики самоисцеления», которую выпускает издательство «Метафора». Книги этой серии –уникальная коллекция высокоэффективных методик восстановления здоровья без лекарств и операций. В отличие от множества лженаучных панацей последних лет читателю предлагаются реально работающие, проверенные временем авторские методики самоисцеления. Авторы книг – известные российские врачи. Первая книга из этой серии – «Очки-убийцы», написанная профессором-офтальмологом Олегом Панковым, в течение первых двух недель продаж стала супербестселлером и вот уже в течение 8 месяцев прочно удерживает лидирующие позиции в российских рейтингах книжных продаж. Популярными книги указанной серии становятся именно в силу того, что они написаны профессионалами от медицины, имеют прикладной характер, и, самое главное, книги эти реально помогают людям справляться с недугами. Движение – это жизнь. С этим хорошо известным утверждением не поспоришь. Старение и угасание организма начинаются с ограничения подвижности. Поэтому за возможность передвигаться нужно бороться и драться как за саму жизнь. В любом случае, если даже человек перенес тяжелую травму или заболевание и был надолго прикован к постели, – его спасение в восстановлении двигательной активности. Почему так часто по статистике пожилые люди умирают после перелома шейки бедра? Именно из-за длительного вынужденного пребывания в постели без движения. В живой природе звери и птицы, лишенные возможности передвигаться, погибают. И человеческий мозг запрограммирован так же: длительная неподвижность воспринимается им как непригодность к жизни, срабатывает программа на самоуничтожение. Поэтому после травм и любых заболеваний нужно во что бы то ни стало и как можно быстрее восстанавливать утраченную двигательную активность, причем полноценную. Малоподвижный образ жизни делает нас хронически больными людьми. В своей книге «Соло для позвоночника» доктор медицинских наук, профессор, Заслуженный врач Российской Федерации Анатолий Болеславович Ситель знакомит читателя со своей уникальной, не имеющей аналогов методикой самоисцеления, позволяющей с помощью оригинальных статических упражнений или как их правильнее было бы назвать специальных лечебных поз-движений самостоятельно избавиться от болей в разных отделах позвоночника и суставах, и восстановить их гибкость и подвижность без лекарств и операций. Занимаясь по системе профессора Сителя, человек создает такие благоприятные условия, при которых организм быстро самовосстанавливается и становится жизнеспособным и активным. Автор книги делает парадоксальный вывод: однообразная физическая нагрузка современного человека, практически любой спорт и физкультура, и даже вошедшая в привычку утренняя зарядка и бег приводят к тяжелым последствиям и вызывают заболевания и деформации позвоночника и суставов! К примеру, вместе с мышцами живота, рук, ног, которые мы укрепляем при обычной физической нагрузке, мышцы спины повышают свое тоническое напряжение и приобретают чрезмерную, порой даже каменистую плотность, выпрямляя физиологические изгибы позвоночника и деформируя его. А ведь именно через позвоночник идут сигналы и нервные импульсы-команды ко всем жизненно важным органам! Автор книги «Соло для позвоночника» предлагает читателю оригинальное решение задачи укрепления здоровья и поддержания организма в хорошей форме: основой физических упражнений, исцеляющих человека и поддерживающих его, должно стать воздействие прежде всего на скелетные мышцы. И воздействие это должно быть расслабляющим! Оказывается, после максимального напряжения определенной мышцы или группы мышц против сопротивления в течение 9-11 секунд, когда сокращаются все мышечные волокна, возникает фаза абсолютного молчащего периода, когда мышца не способна сократиться вообще, ни при каких усилиях с нашей стороны. Такая фаза покоя длится 6-8 секунд. И за это короткое время у человека возникает уникальная возможность чуть-чуть растянуть эту мышцу и тем самым увеличить амплитуду движения сустава или позвонка, с которым она связана, а проще говоря, освободить сустав или позвонок от мышечного спазма. Сустав освобождается, обретая второе дыхание, после чего уходит отек и боль, восстанавливается нарушенное кровообращение. Этот и ряд других физиологических принципов положены в основу 125 лечебных поз-движений профессора Сителя, описанных в этой книге. Лечебные позы-движения проиллюстрированы фотографиями, снабжены понятными, доступными и простыми комментариями. В книге описано большое количество вариантов возникновения болей в разных отделах позвоночника, суставах и мышцах рук и ног. На фотографиях участки боли и болевые точки специально помечены, что поможет читателю быстро сориентироваться по своей боли и использовать ту или иную лечебную позу для снятия или ослабления боли именно в его случае. Метод профессора Сителя позволит вам справиться с болями в позвоночнике и суставах естественным путем, без лекарств и операций. А систематические занятия по предложенной методике вернут позвоночнику и суставам подвижность и гибкость за короткий срок. Хотелось бы подчеркнуть, что представленные в книге лечебные позы-движения не только избавляют человека от боли, но и восстанавливают симметрию позвоночника, возвращают жизненные силы, что, в конечном счете, обеспечивает каждому здоровье и долголетие. Ведь именно здоровье позвоночника определяет жизненный потенциал человека, именно от состояния и здоровья позвоночника напрямую зависит правильное функционирование всех жизненно важных органов, которые с ним непосредственно связаны. Профессор Ситель пишет в своей книге так: «Позвоночник-это первая скрипка в оркестре под названием человеческий организм». Именно это утверждение легло в основу всей книги. Не случайно книга называется несколько музыкально: «Соло для позвоночника». Соло, к которому прислушивается и по которому настраивается весь организм. Автор книги рекомендует читателю использовать предложенные лечебные позы-движения (прежде всего на общее расслабление различных групп мышц) не только для снятия боли, но и в целях профилактики заболеваний позвоночника и суставов, а также в целях эффективного оздоровления организма в целом и укрепления его защитных сил. Внимание!
Специально разработанный комплекс оздоравливающей гимнастики для ежедневных занятий опубликован в другой книге Анатолия Сителя, которая называется «Гимнастика для внутренних органов» и является продолжением книги «Соло для позвоночника». Кроме того, в книге «Гимнастика для внутренних органов» автор знакомит читателя еще с одной своей оригинальной разработкой, которой сможет воспользоваться каждый читатель – гимнастикой для внутренних органов.Эта уникальная гимнастика поможет наладить работу печени, желудка, кишечника, желчного пузыря, поджелудочной железы, почек, сердца и сосудов, значительно улучшить их функциональное состояние. Читатель быстро почувствует прилив жизненных сил, отметит исчезновение одышки, головных и сердечных болей. Специальные упражнения нормализуют функционирование различных органов и систем: наладится пищеварение, прекратятся запоры, понизится уровень сахара в крови, стабилизируется кровяное давление. Гимнастика способствует устранению застойных явлений в малом тазу, активизирует половые функции у мужчин и женщин. Данная гимнастика – мощное профилактическое средство, препятствующее развитию во внутренних органах различных патологических процессов и заболеваний. Методика является оригинальной разработкой А.Б.Сителя и публикуется впервые. Книга Анатолия Сителя «Гимнастика для внутренних органов» уже вышла из печати. Спрашивайте книгу в книжных магазинах. ВВЕДЕНИЕ В результате научных исследований было выяснено, что позвоночник вместе с нервно-мышечной системой и системой кровообращения – единая целостная биологическая функциональная система, моментально включающаяся в процессе реагирования при любой болезни человека. Эта система играет роль регулятора функций внутренних органов и периферических нервов человеческого организма. Если важнейший орган– позвоночник – поражается неправильной осанкой, искривлением или другими болезнями, то деятельность внутренних органов и периферических нервов может оказаться недостаточной для полной реализации своих функций. Позвоночник является основой человеческого скелета и несет на себе тяжесть головы, туловища, верхних и нижних конечностей, он придает телу ту форму, которую мы привыкли видеть. К позвоночнику прикрепляются мощные соединительнотканные тяжи-связки и огромное количество больших и маленьких мускулов, предназначенных для прямохождения и удержания тела человека в вертикальном положении, а всех жизненно важных органов – на своих пространственных местах. У человека внутренние органы располагаются вдоль позвоночного столба и поддерживаются связками и мышцами, противодействуя силе тяжести. К 60-70 годам у многих людей позвоночный столб как бы «усыхает» и становится короче на 6-15 см. Некоторые люди к старости сгибаются – в медицине такая сгорбленная поза, характерная для признаков старения, называется «позой Вольтера». Одна из основных гипотез старения связана именно с этим «усыханием». Анатомы обнаружили, что количество нервных волокон, которые обеспечивают нормальную жизнедеятельность внутренних органов и тканей благодаря постоянной электрической стимуляции со стороны боковых отделов спинного мозга, уменьшается на протяжении жизни на 60000 единиц! Многие ученые считают, что уменьшение количества нервных волокон связано с их сдавливанием и гибелью при «усыхании» позвоночника на протяжении жизни. Количество электрических импульсов, идущих к органам и тканям, уменьшается, замедляются процессы обмена – и человек стареет. Этическая надстройка, или то, что отличает человека от животного («что такое хорошо и что такое плохо») закладывается в раннем детском возрасте. Мы порой этого не замечаем, но впечатления детства во многом определяют нашу взрослую жизнь. В большинстве случаев это идет нам на пользу, но иногда и во вред. Традиционно воспитанный англичанин в гостинице, поезде, самолете всегда наполняет раковину водой, бреется опасной бритвой, сбрасывая туда мыло со щетиной, а затем умывается. Людям, привыкшим умываться проточной водой, так пользоваться раковиной кажется гигиенически нецелесообразным. Но так воспитан традиционный англичанин, и переучить его практически невозможно. Многие представления о болезни и здоровье в связи с развитием науки и более четкими представлениями о механизмах функционирования отдельных органов и систем человека в целом к концу XX и началу XXI веков детализированы. Отсюда вытекает множество практических рекомендаций «что полезно и что вредно», которые часто не совпадают с заложенными в нашем детстве. Аналогом развития биологии и медицины в XX веке можно считать ситуацию из анекдота, когда сын в 18 лет думает о родителях: «Ах, какие они у меня глупые». В 25 лет он считает, что родители поумнели, а после 30: «Какие, оказывается, они у меня умные!» Исследуя отдельные органы и системы, биологи и врачи стали детально изучать их функционирование, часто забывая о целостности человеческого организма. Еще 10-15 лет назад, врач, осматривая больного с высокой температурой, сразу же назначал средства, ее снижающие, а также антибиотики, забывая о том, что температура – защитный фактор, в большинстве случаев приводящий человека к выздоровлению и обновляющий его организм. На определенном этапе болезни необходимо назначение медикаментозных средств, чтобы избежать осложнений, однако не с первых дней заболевания. Антибиотики и другие медикаментозные средства спасли миллионы человеческих жизней при инфекциях, но способствовали развитию других болезней современного цивилизованного общества, прежде всего аллергии. Аллергизация населения Земли, по данным разных авторов, в настоящее время составляет от 42 до 78%! В связи со сложностью и невозможностью для одного специалиста в деталях познать все органы и системы человеческого организма, разделение специальностей на определенном этапе развития биологии и медицины было, вероятно, оправдано. Но, разделив медицинские специальности по органам и системам, забыли о специальности по ключевому органу – позвоночнику, которым занимались до настоящего времени разные врачи – неврологи, ортопеды, травматологи, терапевты. И только в 1997 г. появилась новая врачебная специальность, занимающаяся позвоночником – мануальная терапия. Родившаяся на стыке нейрофизиологии, неврологии, ортопедии, травматологии и других медицинских специальностей, мануальная терапия систематизировала накопленные современной наукой данные и развивает их дальше. По полученным новым данным, не все бытующие представления о сохранении здоровья полезны для вашего позвоночника. Можно вернуть позвоночнику силу и гибкость, если вы будете следовать советам, данным в этой книге. Человеческий организм – саморегулирующаяся система, направленная на восстановление нарушенных функций и поддержание продолжительности жизни, энергия его огромна, а тело – самоисцеляющаяся система. Но сам организм может восстановиться лишь при условии, что вы поможете ему правильной организацией режима работы, сна, отдыха, питания и ежедневной физической активностью в разумном объеме. Несколько недель жизни по рекомендациям, данным в этой книге, избавят вас от боли и сделают ваш позвоночник гибким и подвижным. Вы почувствуете прилив жизненных сил, походка станет плавной и упругой, вы будете приятно удивлены появившимся чувствам легкости и подвижности. Постепенно вы почувствуете, что устаете не так быстро, что увеличилась выносливость, что сила, энергия и здоровье прибавляются с каждым днем. ЧАСТЬ I САМОЕ ВАЖНОЕ О СТРОЕНИИ ПОЗВОНОЧНИКА Позвоночный столб у человека состоит из 34 позвонков: шейных – 7, грудных-12, поясничных – 5, крестцовых – 5, копчиковых – 5 (рис. 1). Каждый позвонок состоит из массивного, цилиндрической формы тела позвонка, тонкой дуги и 7 отростков: парные верхние и нижние составные, парные поперечные, одиночный остистый отросток. Тело позвонка имеет губчатое строение, передняя, задняя и боковые поверхности его покрыты тонким слоем компактной кости, верхняя и нижняя поверхности испещрены мелкими отверстиями. После завершения периода роста верхняя и нижняя поверхности тела позвонка обрамляются кольцевидным компактным лимбом, к которому прикрепляются волокна фиброзного кольца межпозвонкового диска. Первый шейный позвонок – атлант – не имеет тела, суставных и остистого отростков, он состоит из передней и задней дуг, боковых масс и реберно-поперечных отростков. II шейный позвонок отличается массивным зубовидным отростком. Верхняя поверхность тел III-VI шейных, в отличие от грудных и поясничных позвонков, имеет седловидную форму. Полулунные отростки тела позвонка находятся в тесной взаимосвязи с межпозвонковым диском, межпозвонковым отверстием и позвоночной артерией: они ограничивают боковое сгибание шейного отдела. 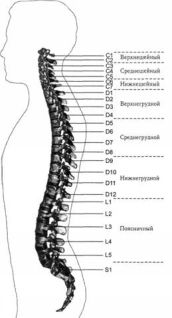
Рис. 1. Отделы позвоночника Поперечные отростки образованы рудиментом ребра и истинным поперечным отростком. В их отверстиях проходит позвоночная артерия с сопутствующими венами и нервным сплетением. Величина тел грудных позвонков возрастает в нижнем направлении. Поверхности тел ровные. На боковых поверхностях тел, спереди от корня дуги, расположена суставная впадина для головки ребра. Поперечные отростки направлены в сторону и назад; их длина возрастает от I до IX грудного позвонков, затем уменьшается. На концах их поперечных отростков имеется суставная впадина для бугорка ребра (рис. 2). 
Рис. 2. Грудной позвонок Суставные отростки расположены во фронтальной плоскости. Суставная поверхность верхних отростков обращена назад, нижних – вперед. Остистые отростки черепицеобразно прикрывают друг друга. Позвоночное отверстие грудных позвонков по форме приближается к овалу. Тела поясничных позвонков массивны. Размеры их нарастают до IV поясничного включительно. Тело V поясничного по форме напоминает клин. Поперечный отросток V поясничного позвонка участвует в образовании добавочного сустава с верхним отделом боковой части крестца, при наличии деформирующего артроза в нем возможно возникновение болей. Верхние суставные отростки поясничных позвонков вогнуты и обращены к середине и вниз, назад и вниз, нижние выпуклы и повернуты наружу, вперед. Конфигурация и размеры правого и левого суставных отростков могут быть различны. Остистые отростки расположены горизонтально, они коротки и массивны. 
Рис. 3. Крестец Крестец имеет основание, верхушку, средний и два боковых отдела, образованных путем слияния поперечных отростков крестцовых позвонков. На боковой части расположена бугристая поверхность для сочленения с подвздошной костью. Основание крестца имеет два верхних суставных отростка, обращенных назад и несколько в сторону. Передняя поверхность крестца вогнута, задняя имеет выступы: средний крестцовый гребень (рудименты остистых отростков) и суставной гребень (рудименты суставных отростков). Крестцовый канал образован соединением позвоночных отверстий крестцовых позвонков. Он заканчивается крестцовым отверстием, размеры которого резко варьируются (рис. 3). Копчик состоит из 3-5 рудиментарных позвонков. Некоторые признаки позвонка сохранились только у I копчикового позвонка. Кроме небольшого тела, для сочленения с крестцом у I копчикового позвонка по задней поверхности с каждой стороны имеется копчиковый рог. Болевой синдром возникает по причине изгиба копчика вперед или в сторону. Грудную клетку формирует грудина, 12 пар ребер и 12 грудных позвонков. Ребро состоит из костной и хрящевой частей. Первое ребро самое массивное. Каждое ребро, переходя в хрящ, прикрепляется к грудине. Хрящи 8-10-го ребер оканчиваются свободно. Верхняя часть полости грудной клетки образована двумя первыми ребрами и рукояткой грудины. Через него проходят кровеносные сосуды, дыхательное горло, пищевод и нервы. Нижняя часть от брюшной полости отделяется диафрагмой, через которую проходят пищевод, кровеносные сосуды, лимфатические сосуды и нервы. Ребра у детей отходят от позвоночника почти горизонтально, у них более высокая грудная клетка и грудина расположена выше, чем у взрослых. Движение грудной клетки обеспечивается благодаря эластичности хрящей и подвижным соединением ребер с позвонками. Благодаря этому ребра могут двигаться вверх и в стороны, увеличиваясь в глубину и в ширину, обеспечивая возрастание объема грудной клетки и увеличение жизненной емкости легких. В основном встречаются два вида деформации грудной клетки. «Куриная грудь» при осмотре определяется резко выступающей вперед грудиной, прикрепленные к ней ребра лежат с ней не в одной плоскости, а под острым углом. В результате грудная клетка суживается и уплощается, ее объем значительно уменьшается. Легкие, сердце и сосуды находятся в более стесненных условиях, что ухудшает их нормальное функционирование и развитие. «Впалая грудь» характеризуется тем, что грудина и ребра своим вдавлением в грудную клетку образуют «воронку». Суставы человеческого тела, будучи связующими и защитными анатомическими образованиями, обеспечивают различную степень подвижности опорно-двигательного аппарата, одновременно сохраняя соприкасающиеся костные поверхности от износа. С функциональной и клинической точек зрения суставы неотделимы от мышечной сферы, связок и нервной системы, управляющей движениями. При передаче информации в мозг 70% ее полного объема анализируется на нижележащих уровнях нервной системы и только 30% доходит до коры полушарий большого мозга. В то же время каждая мышца, даже самая маленькая, имеет представительство в коре полушарий большого мозга. Это указывает на особенно важную связь нервной и мышечной систем в жизнедеятельности человеческого организма. В структуре сустава различают следующие основные элементы: суставные поверхности, суставную капсулу, суставную полость и связки. Суставные поверхности – это гладкие поверхности костных зон, посредством которых осуществляются соединения. Степень свободы движений находится в прямом отношении к их форме и величине. Форма этих поверхностей различна, они бывают плоскими, сфероидными (суставная головка), эллипсоидными, седлообразными, блоковидными, вогнутыми. Суставные поверхности покрыты суставным хрящом, состоящим из хрящевой гиалиновой ткани. Хрящ лишен сосудов и нервов, защищает суставные поверхности костей и в то же время способствует их движению в суставе. Разрушение хряща, вызываемое сильным износом из-за отсутствия синовиальной жидкости, а также вследствие чрезмерных мышечных усилий и различных патологических процессов ограничивает движения, а иногда ведет к появлению неподвижности. Суставные поверхности контактируют благодаря суставной капсуле, которая выстлана изнутри тонкой сухожильной синовиальной мембраной, а снаружи представлена более уплотненной фиброзной мембраной, состоящей из пучков волокнистой соединительной ткани. Характер прикрепления суставной капсулы влияет на амплитуду движений. В тех случаях, когда прикрепление находится вблизи края сустава, наблюдается ограничение движений, а когда капсула прикрепляется дальше от края суставной поверхности, амплитуда этих движений становится гораздо больше. В суставной капсуле расположена густая сосудистая и нервная сеть. Артерии расходятся от близлежащих к капсуле ветвей, образуя очень развитую сеть по соседству с синовиальной мембраной. Артериальная сеть переходит в капилляры у края суставного хряща, где они соединяются с венозной сетью. Нервы сопровождают артерии, образуя сплетения, заканчивающиеся свободно или в чувствительных пластинчатых или луковицеобразных нервных тельцах, находящихся в толще суставной сумки. Суставные связки – это волокнистые образования с преобладанием сухожильных коллагеновых волокон, прикрепляющихся к суставным костям. Их роль состоит в повышении сопротивляемости капсулы при растяжении. В зависимости от их расположения суставные связки делят на три группы: межкостные связки, сумочные связки, периферические, или отдаленные связки. Межкостные связки расположены между двумя костями, т е. внутри сустава. Сумочные связки находятся на наружной стороне сустава – они укрепляют капсулу. Периферические связки расположены на периферии капсулы и не имеют контакта с ней. Синовиальная мембрана – это тонкая, гладкая и блестящая пластина, выстилающая внутреннюю сторону суставной капсулы. Синовиальная мембрана имеет форму муфты с двумя сторонами – внешней и внутренней. Внешний слой синовиальной мембраны состоит из плотной соединительной ткани, внутренний– из мягкой маловолокнистой соединительной ткани. Синовиальная мембрана обладает густыми сосудистой и нервной сетями. Всасывание через нее ограничено, поэтому скопления в суставной полости жидкости (гной, кровь) не рассасываются. Суставные поверхности постоянно смазываются бесцветной, вязкой, малотекучей синовиальной жидкостью (синовия), облегчающей скольжение суставных поверхностей и обеспечивающей питательную среду лишенному сосудов хрящу. Синовиальная жидкость выделяется эпителием синовиальной мембраны, и ее наличие облегчает работу мышц. Суставная полость содержит относительно небольшое количество синовиальной жидкости. Контакт суставных поверхностей обеспечивается существованием отрицательного давления внутри суставной полости. Суставные диски представляют собой волокнисто-хрящевые элементы, расположенные между двумя суставными сторонами. Суставные мениски являются также волокнисто-хрящевыми образованиями, структура которых подобна дискам, однако с той разницей, что они обладают центральным отверстием, через которое сообщаются обе суставные полости, созданные мениском. Как суставные мениски, так и суставные диски способствуют правильному сочленению двух суставных поверхностей. Суставные движения разделяются на вращательные и скользящие. Ось движения, или ось сустава определяется как воображаемая линия, проходящая через сустав, вокруг которой происходит вращательное движение, вследствие чего она называется и осью вращения. Ось может быть вертикальной (продольной), сагиттальной (переднезадней) или поперечной. Степень подвижности (свободы) суставов тем более высока, чем больше число осей вращения. Типы суставных движений определяются в зависимости от положения суставных сегментов. Например, сгибание верхней конечности и разгибание нижней представляет собой движение, посредством которого два суставных сегмента приближаются друг к другу. Разгибание верхней и сгибание нижней – движение, при котором сегменты отдаляются друг от друга. Характерным для сгибания и разгибания является наличие у обеих движений поперечной оси. При приводящем движении конечности сегменты приближаются к средней плоскости. Отводящее движение осуществляется посредством отдаления конечностей от средней плоскости. Приведение и отведение являются боковыми движениями. В обоих случаях ось имеет сагиттальное направление. Сложным движением, состоящим из сочетания этих движений, является циркумдукция. Боковое и медиальное вращательные движения происходят вокруг вертикальной оси, вращающейся внутрь или наружу, перемещая таким образом данный сегмент конечности или туловища. Позвоночный столб состоит из двух костных систем, различных с архитектонической точки зрения: последовательно расположенных тел позвонков и межпозвонковых дисков, несущих статическую и опорную функции, и заднего крестовидного свода (две перекрещивающиеся дуги: одна продольная, состоящая из нанизанных ножек дуг позвонков и суставных отростков, другая – поперечная, являющаяся результатом наложения одной на другую позвоночных пластинок и подкрепленная по средней линии остистыми отростками), несущего динамическую функцию, которая обеспечивается сухожильным аппаратом и мышцами, соединяющими между собой дуги крестовидных сводов. Нагрузки, действующие на различные сегменты позвоночного столба, возрастают по мере приближения к его основанию и достигают наибольшей величины на уровне его нижних отделов. Поэтому позвонки различных отделов позвоночника имеют разную форму. Межпозвонковые диски состоят из хрящевых пластинок, покрывающих их сверху и снизу, фиброзного кольца и студенистого ядра. Хрящевые замыкательные пластинки защищают губчатое вещество тел позвонков от чрезмерного давления, а также выполняют роль посредника в обмене жидкостей между телами позвонков и межпозвонковыми дисками. Фиброзное кольцо межпозвонкового диска состоит из концентрически расположенных волокнистых, отделенных друг от друга пластинок, уплотняющихся к периферии, а по мере приближения к центру переходящих в более развитый фиброзный хрящ, проникающий в студенистое ядро и объединяющий его с межклеточной стромой, в связи с чем четкой границы между фиброзным кольцом и студенистым ядром не наблюдается (рис. 4). 
Рис. 4. Межпозвонковый диск Спереди и с боков фиброзное кольцо фиксировано к телу позвонка. Кроме того, спереди оно плотно сращено с передней продольной связкой, проходящей от затылка до крестца и образующей в поясничном отделе расширяющуюся прочную ленту. Сзади в нижнепоясничном отделе позвоночника такого срастания тел позвонков с задней продольной связкой не отмечается. На некоторых участках позвоночника заднебоковые и срединная части фиброзного кольца не прикрыты задней продольной связкой. В связи с этим в этих областях наблюдается наиболее частая локализация межпозвонковых грыж. Межпозвонковые диски имеют несколько больший диаметр, чем тела позвонков. Диски имеют различную толщину в разных отделах позвоночника – от 4 мм в шейном до 10 мм в поясничном. Боковые участки фиброзного кольца по толщине в 2 раза больше передних и задних его отделов. Таким образом, фиброзное кольцо окружает студенистое ядро и образует эластический ободок межпозвонкового диска. Студенистое ядро имеет форму двояковыпуклой чечевицы и является наиболее важной в функциональном отношении частью межпозвонкового диска. По своему составу ядро представляет студенистый гель из полисахаридно-белкового комплекса, связанный фиброзно-хрящевыми коллагеновыми пучками и рыхлой соединительной тканью с фиброзным кольцом. Эти фиброзно-хрящевые пучки, если не подвергаются дегенерации, не позволяют выйти студенистому ядру из фиброзного кольца при его разрыве. Основная функция студенистого ядра – это амортизация разнообразных нагрузок при сжатии и растяжении позвоночника и равномерное распределение давления между различными частями фиброзного кольца и хрящевыми пластинками тел позвонков. Студенистое ядро под действием сильного сжатия в результате гипогидратации может уплощаться на 1-2 мм, а при растяжении – увеличивать свою высоту в результате гидратации. Всасывание воды и питательных веществ в межпозвоночных дисках, а также выведение продуктов обмена происходит путем диффузии через тела позвонков. Пульпозное студенистое ядро, как ртутный шарик, подстраивается под центр тяжести. Два позвонка с дугоотросчатыми суставами и межпозвонковым диском, с окружающими их мышцами и связками называются двигательным сегментом позвоночника. Капсулы межпозвоночных дугоотростчатых суставов упруги и эластичны. Их внутренний слой образует плоские складки, глубоко внедряющиеся в суставную щель – суставные менискоиды, содержащие хрящевые клетки. Желтые связки соединяют сзади суставы и дуги смежных позвонков и состоят из большого количества эластичных волокон, поэтому противодействуют обратно направленной силе студенистого ядра, пытающегося как бы «раздвинуть позвонки». Межостистые и межпоперечные связки не содержат такого количества эластических волокон, тверды, и поэтому при травматическом воздействии могут повреждаться в местах прикрепления. Передняя и задняя продольная связки состоят из продольно расположенных сухожильных волокон и плотно соединены с телами позвонков, а на границе диска и смежных позвонков – менее плотно. Межпоперечные мышцы состоят из срединно-заднего и внутренне-бокового самостоятельных слоев мышечных волокон, между которыми проходит сосудисто-нервный пучок. Межостистые парные мышцы направляются снизу вверх и внутрь. При возникновении боли сдвиг элементов двигательного сегмента позвоночника влияет на функциональное состояние мышц, усиливая их напряжение. Генерализованная реакция мышц на начальном этапе сдвига элементов двигательного сегмента позвоночника осуществляется по типу ориентировочной. Она захватывает мышцы вдоль всего позвоночника, вовлекаются и другие мышцы. Резко увеличивается напряжение мышц в шейном, грудном и поясничном отделах позвоночника. По мере уменьшения боли и развития ремиссии генерализованное напряжение мышц сменяется местным и, наконец, с помощью защитной мышечной контрактуры из движений выключается только один пораженный двигательный сегмент позвоночника, т е. образуется функциональное ограничение подвижности – функциональная блокада сустава. Выключенный из движения двигательный сегмент изменяет функциональное состояние вышележащих отделов нервной системы, влияя на закодированный в долговременной памяти двигательный стереотип человека и формируя новый, в результате чего выше– и нижележащие двигательные сегменты позвоночного столба компенсируют объем движения. Функциональные блокады могут вести к появлению очагов нейроостеофиброза: уплотненных мышечных тяжей, содержащих болезненные плотные узелки, небольшие (с горошину) или побольше, менее твердые и без четких границ, или пластинчатые затвердения (миогенозы). За счет очагов мышечных уплотнений происходит блокада пораженного двигательного сегмента позвоночника уже «пассивными» тканями. В позвоночном канале находится спинной мозг, который может нормально адаптироваться к значительным изменениям во время движений позвоночника. Спинномозговые нервные корешки, выходящие через межпозвонковые отверстия, в начальной части прикрыты диском и костными структурами, и их сдавливание и раздражение может быть результатом повреждения этих структур. Внутренний и наружный нервные корешки начинаются от спинного мозга и помещаются в воронкообразное выпячивание твердой и паутинной мозговых оболочек, именуемых корешковыми мешками. Это предотвращает перегиб нервных корешков в месте выхода из спинного мозга и защищает их во время движений позвоночника. Рукав корешка (продолжение твердой мозговой оболочки) проходит от основания оболочки и прочно присоединяется к корешку. Нервный корешок способен двигаться вместе с межпозвонковым отверстием. Например, корешок нижнепоясничного нерва во время пассивного поднятия ноги сдвигается примерно на 0,5 см. Межпозвонковое отверстие – это узкое воронкообразное отверстие, через которое проходят кровеносные и лимфатические сосуды, спинной нерв, формирующийся внутренним и наружным корешками, и позвоночный нерв, который возвращается назад в позвоночный канал. Межпозвонковое отверстие спереди образовано смежными телами позвонков и межпозвонковым диском, сверху и снизу – суставными отростками, а сзади – суставными отростками. К сожалению, оба сустава – передний и задний – образуют подвижный межпозвонковый сустав, так что любые изменения вышележащего или нижележащего суставов уменьшают поперечное сечение межпозвонкового отверстия. В результате этого может быть сдавливание нерва во время движения позвоночника. Позвоночник имеет 23 пары межпозвонковых отверстий. Их размеры нарастают сверху вниз: в шейном отделе относительно малы, в поясничном – велики. Вертикальный размер шейных межпозвонковых отверстий составляет 4 мм, на уровне III поясничного – 11,1 мм, IV поясничного– 10,6 мм, V– 10,2 мм. Позвоночный нерв представляет собой тонкую нить, связанную с симпатическим стволом, постоянно посылающим электрические импульсы к внутренним органам и тканям. Благодаря этому поддерживается тот внешний и внутренний (нормальное функционирование органов) облик человека и животных, которые мы привыкли видеть. Как только импульсация со стороны симпатического ствола уменьшается, в тканях и внутренних органах замедляются процессы обмена, и они начинают стареть, мышцы рассасываются. Позвоночный нерв отходит от спинномозгового нерва в месте его встречи с внутренним и наружным корешками и возвращается в позвоночный канал через межпозвонковое отверстие, где делится на верхнюю и нижнюю ветви и заканчивается мелкой сеткой свободных нервных нитей, иннервирующих твердую мозговую оболочку спинного мозга, заднюю продольную связку, кровеносные сосуды, периост и внешнюю часть фиброзного кольца межпозвонкового диска. Позвоночный нерв распространяется на верхние и нижние позвоночные структуры, соединяясь с позвоночными нервами смежных уровней. Большое значение в возникновении изменений в позвоночнике имеет ухудшение кровообращения и в связи с этим преждевременное развитие процессов старения. Способствующими факторами являются травмы и микротравмы, особенно повторяющиеся, которые вызывают закупорку каналов, по которым проходят сосуды, проникающие в замыкательные пластинки тел позвонков. Роль запускающего механизма может играть болевая ирритация в позвоночник по нервным проводникам при патологии внутренних органов – плевритах, пневмониях, ишемической болезни сердца, язвенной, желчнокаменной болезнях, панкреатите, аппендиците и др. Отраженные боли при заболеваниях внутренних органов имеют свои особенности. Они диффузны, без четкой локализации. К болям нередко присоединяются повышенная чувствительность при онемении в костях, стопах, неприятные ощущения холода в позвоночнике. В некоторых случаях наблюдается болезненность при сжимании кожи грудной и поясничной областей в складки. Иррадиирующие боли из внутренних органов часто сопровождаются расстройствами в виде потливости, локального покраснения и синюшности определенных участков кожи. Позднее появление болевых ощущений и субъективных жалоб при изменениях в позвоночнике связано с отсутствием иннервации в межпозвонковых дисках, в связи с чем первые клинические проявления заболевания могут возникать, когда диск уже разрушен наполовину или даже на 2/3. Признаки раннего повреждения межпозвонковых дисков и, как следствие, ограничение подвижности дугоотростчатых суставов выявляет только мануальная диагностика. При боли ухудшается кровоснабжение сустава и окружающих тканей, что также может приводить к ранним и поздним формам дегенерации межпозвонкового диска. Циркуляция крови в позвоночном канале имеет свои особенности. Почти в каждое межпозвонковое отверстие входит артериальная ветвь, разделяющаяся в позвоночном канале и образующая 5 продольных стволов. Венозный отток крови от спинного мозга осуществляется через внутренние и наружные венозные сплетения. Внутреннее венозное сплетение образует две продольные сети, соединяющиеся между собой венозными кольцами, каждое из которых на границе между телом позвонка и межпозвонковым диском входит в отдельные позвонки. Внутреннее венозное сплетение связано с наружным с помощью позвоночных вен, проходящих через тела позвонков. В венах спинного мозга нет венозных клапанов, и они не окружены мышцами. В результате этих анатомических особенностей в позвоночном канале происходит постоянный застой венозной крови, и там, где имеется пассивное ограничение подвижности (функциональная блокада) в дугоотростчатом суставе, замедляется удаление продуктов обмена из тел позвонков и межпозвонковых дисков. Это объясняет резкое усиление боли в позвоночнике при приступах кашля, чихания, когда происходит сдавление шейных и брюшных вен и резко затрудняется венозный отток из позвоночного канала. Для того чтобы обеспечить достаточный венозный отток из позвоночного канала, необходимо, чтобы все дугоотростчатые суставы двигались свободно. Любое ограничение подвижности дугоотростчатых суставов замедляет венозный отток в данной области позвоночника. Сопутствующий спазм окружающих суставы мышц при частичной или полной блокаде сустава также способствует ухудшению венозного оттока из позвоночного канала. ИСЦЕЛЯЮЩИЕ ДВИЖЕНИЯ: РАССЛАБЛЕНИЕ ВМЕСТО НАПРЯЖЕНИЯ До настоящего времени физическая нагрузка на уроках физкультуры в школах, в спортивных секциях, при лечебной гимнастике равномерно дается на все группы мышц. Это всегда считалось положительным явлением. Однако, сегодня выясняется другое. Если человек, каждый день, в течении 3-5 лет будет выполнять упражнения с одинаковой нагрузкой на все группы мышц, то от этого он заболеет! В человеческом организме вся мышечная сфера по функции разделяется на две группы. Первая группа – скелетная мускулатура (или тоническая), сохраняющая современный облик человека («на которой кости держатся»), постоянно находится в напряжении, даже когда человек спит. Она тесно связана со срединными структурами мозга и старой корой, ответственными за вегетативные, нейроэндокринные и эмоциональные функции человеческого организма. У современного человека эти мышцы постоянно находятся в состоянии патологически повышенного тонического напряжения. Вторая группа – мышцы, ответственные за мгновенное приложение силы (фазические). У современного человека они патологически ослаблены, в результате чего уменьшают силу своего сокращения. Мышцы, ответственные за мгновенное приложение силы, имеют второстепенное значение в человеческом организме, но как раз на их укрепление и увеличение их силы последние 100 лет и были направлены физические упражнения. Но при проведении научных исследований стало ясно, что бездумное махание руками и ногами приносит не пользу, а вред. Почему? Например, мы начинаем качать брюшной пресс, вставая из положения лежа в положение сидя, т е. тренируем прямые и косые мышцы живота, ответственные за мгновенное приложение силы, которые у современного человека ослаблены. Вроде бы все верно, но что в это время делается с тоническими мышцами спины, которые, наоборот, нуждаются в расслаблении? Никто об этом никогда не задумывался. Вместе с мышцами живота, которые мы укрепляем, мышцы спины повышают свое тоническое напряжение и приобретают каменистую плотность, выпрямляя физиологические изгибы позвоночника. Иногда смотришь на молодого человека – мышцы накачанные, загляденье просто, а сзади обнаруживается единый мышечный тяж от затылка до крестца. Пальцем трогаешь – камень, и только! Спиралевидная форма позвоночника с физиологическими изгибами сглажена, и по своей кривизне позвоночник приближается к бетонному столбу. Если в результате разных причин исчезают мышцы, ответственные за мгновенное приложение силы, то ничего страшного не происходит – человек продолжает жить (у полных женщин после родов от прямых и косых мышц живота остаются только сухожильные шлемы, у многих людей имеются сухожильные шлемы на месте межлопаточных мышц). При перерезании любой скелетной мышцы человек сразу превращается в инвалида: не может двигаться или повернуть какую-то часть туловища. В результате перечисленных выше факторов у каждого человека с момента появления на свет и в процессе проявления двигательной активности формируется сугубо индивидуальный двигательный стереотип. Двигательный стереотип – это совокупность всей мозаики мышечных напряжений и расслаблений, закодированных в кратковременной и долговременной памяти. В настоящее время в современной человеческой популяции не отмечено людей с неизмененным двигательным стереотипом. При возникновении патологии позвоночника недифференцированная двигательная активность постоянно усиливает патологический двигательный стереотип. Патологический двигательный стереотип приспосабливает и делает больного как бы более устойчивым к болезни, позволяет уменьшить болевой синдром или избежать его и других клинических проявлений остеохондроза позвоночника. Во время занятий традиционной физкультурой «для укрепления мышц» человек замещает мышцы, которые хочет укрепить, другими. В результате он упражняет свою некоординированность вместо ее устранения и тем самым закрепляет патологический двигательный стереотип. Например, человек тренирует заднюю группу мышц бедра, поднимая в положении на животе ногу вверх. Но так как имеется слабость задней группы мышц бедра, в двигательный акт включается отводящая группа мышц бедра, приводя к одновременному вращению голени и стопы. Усиливается тоническое напряжение других мышц. При ходьбе появляется вращение стопы наружу, боли в области ягодицы. Человек натренировал свою некоординированность. Такая физкультура «для укрепления мышц» абсолютно противопоказана больным с клиническими проявлениями остеохондроза позвоночника. Функциональные блокады (пассивные ограничения подвижности) в суставах человеческого тела, которые поддерживают устойчивый патологический двигательный стереотип, не могут быть устранены такими методами. При этом искажаются все движения больного и его осанка, поэтому нельзя определить даже истинную силу мышц и установить, какие симптомы являются следствием спондилогенного заболевания, а какие связаны с нарушениями центральной регуляции в результате тренировки своей некоординированности. Мы пересмотрели свое представление о том, каковыми должны быть физические упражнения. Основой физических упражнений для человека должно быть воздействие на скелетные мышцы, повышающие при патологии свое напряжение. Воздействие должно быть расслабляющим. Принцип йоги – не укреплять, а расслаблять – также вполне подходит к решению основной задачи, однако необходимо иметь ввиду, что в йоговской гимнастике имеется много вредных упражнения для здоровья человека, которые необходимо исключить из занятий. Прежде всего необходимо научиться расслаблять мышцы спины, несущие основную нагрузку. Упражнения должны проходить по методике «расслабления через сосредоточение» по нескольким типам: • медленные ритмичные движения, растягивающие тоническую мышцу (повторять 6-15 раз, 20-30 секунд перерыв); • под действием силы тяжести создать для тонической мышцы положение, ее растягивающее, фаза растяжения длится 20 секунд, 20 секунд перерыв, повторять 15-20 раз; • напряжение тонической мышцы против сопротивления в течение 9-11 секунд, затем 6-8 секунд расслабление и ее растяжение, повторять 3-6 раз; • напряжение группы тонических мышц против сопротивления с противоположной стороны в течение 9-11 секунд, 6-8 секунд расслабление, растяжение группы мышц, повторять 3-6 раз. ПОЗВОНОЧНИК НАЧИНАЕТСЯ С НОГ Все считают, что при стоянии человек опирается на стопы. На самом деле это не так. При стоянии человек опирается только на наружный и поперечный своды стопы. Внутренняя часть стопы, не касающаяся поверхности земли, называется сводом стопы. Основная функция свода стопы – обеспечение равновесия при вертикальном положении туловища человека. Без преувеличения можно сказать, что патология позвоночника начинается со стоп. Влияние современной цивилизации – ежедневный контакт с жесткими поверхностями тротуаров, плохая обувь, вызывающая растяжение связок и смещение костей стопы, – привели к тому, что до 80% населения Земли страдают плоскостопием. Плоскостопие разделяется на продольное, когда уплощается продольный свод стопы, и поперечное – при уплотнении поперечного свода стопы. При опускании поперечного свода стопы большой палец поворачивается внутрь. Поперечное плоскостопие может выражаться в наличии так называемой широкой стопы с большими пальцами, повернутыми наружу. 1, 2 |
|||||||||