|
|
Популярные авторы:: БСЭ :: Борхес Хорхе Луис :: Грин Александр :: Азимов Айзек :: Чапек Карел :: Горький Максим :: Раззаков Федор :: Толстой Лев Николаевич :: Станюкович Константин Михайлович :: Картленд Барбара Популярные книги:: Скандальная леди :: Рагнарёк :: The Boarding House :: Елка для взрослых :: Дюна (Книги 1-3) :: Бегущая по волнам :: У любви свои законы :: Дочь Льва :: Опаловый кулон :: Таинственный мир Натальи Нестеровой |
Сезонные заболевания - Сезонные заболевания. ОсеньModernLib.Net / Мицьо Виктор / Сезонные заболевания. Осень - Чтение (Ознакомительный отрывок) (стр. 4)
Противокашлевые средства назначают больным в первые дни заболевания, когда кашель непродуктивный, сухой, болезненный, мучительный, приносящий страдание больному, нередко лишающий его сна. Чрезвычайно сильный кашель опасен развитием спонтанного пневмоторакса.
Противокашлевые препаратыпредставлены ниже. 1. Наркотические противокашлевые средства (алкалоиды опия) вызывают привыкание и могут угнетать дыхательный центр и потому применяются короткими курсами, нередко однократно на ночь: 1) кодеин (метилморфин) – назначают по 0,015 г 2–3 раза в день; 2) кодеина фосфат – назначают по 0,1 г 2–3 раза в день; 3) дионин (этилморфин) – назначают в таблетках по 0,01 г по 2–3 раза в день. Комбинированные препараты: 1) кодтерпин – комбинированный препарат (кодеин 0,015 г, натрия гидрокарбонат 0,25 г, терпингидрат 0,25 г) назначают по 1 таблетке 2–3 раза в день; 2) «таблетки от кашля»; 3) комплексный препарат (кодеин 0,02 г, натрия гидрокарбонат 0,2 г, корня солодки 0,2 г, травы термопсиса 0,01 г) назначают по 1 таблетке 2–3 раза в день. 2. Ненаркотические противокашлевые средства не вызывают привыкания и не угнетают дыхательный центр, в связи с чем этим препаратам отдается предпочтение перед наркотическими препаратами при длительном систематическом применении: 1) глаувент (глауцина гидрохлорид) – получен из растения мачека желтого; назначают в таблетках по 0,05 г 2–3 раза в день; 2) ледин – получен из багульника, угнетает только кашлевой центр, обладает бронхолитическим действием; назначают в таблетках по 0,05 г 3 раза в день; 3) тусупрекс – подавляет кашлевой центр; назначают в таблетках по 0,01—0,02 г 3 раза в день. Препараты преимущественно периферического действия (избирательно действуют на нервные окончания респираторного тракта): 1) либексин – по противокашлевой активности равен кодеину, подавляет кашлевой центр продолговатого мозга, назначают по 0,1 г 3–4 раза в день; 2) битиодин – подавляет кашлевые рецепторы слизистой оболочки дыхательных путей и кашлевой центр продолговатого мозга; назначают в таблетках по 0,01 г 3 раза в день; 3) балтикс (клофеданол); 4) синекод (бутамират); 5) фалиминт. Отхаркивающие средства назначают при появлении мокроты для улучшения ее отхождения посредством стимуляции кашлевого рефлекса (собственно отхаркивающие средства) и (или) улучшения реологических свойств мокроты (муколитики). Используют следующие препараты: Лекарственные травы: 1) настой травы термопсиса; 2) экстракт термопсиса сухой; 3) отвар корней истода; 4) отвар корней девясила; 5) корень мыльника; 6) сироп корней солодки; 7) сироп корневища солодки; 8) корень алтея; 9) лист подорожника; 10) лист мать-и-мачехи; 11) цветок бузины. Содержащие эфирные масла: 1) терпингидрат; 2) пертуссин; 3) пектуссин; 4) капли нашатырно-анисовые; 5) плоды аниса; 6) трава чабреца; 7) трава багульника; 8) трава душицы; 9) экстракт чабреца жидкий. Синтетические средства: 1) калия или натрия йодид; 2) калия или натрия бромид; 3) натрия гидрокарбонат; 4) натрия бензоат. Медикаментозные средства: 1) бромгексин (бисолвон); 2) лазольван (амброксол). Ферментные препараты: 1) трипсин; 2) химотрипсин; 3) химопсин; 4) террилитин; 5) эластолитин; 6) рибонуклеаза; 7) дезоксирибонуклеаза. Антипиретики (жаропонижающие) и анальгетики представлены нестероидными противовоспалительными средствами (НПВС), которые в зависимости от их химического строения оказывают преимущественно жаропонижающее и (или) болеутоляющее действие, что должно учитываться при определении показаний к их назначению. Сравнительная характеристика противовоспалительного, жаропонижающего и болеутоляющего действия НПВС 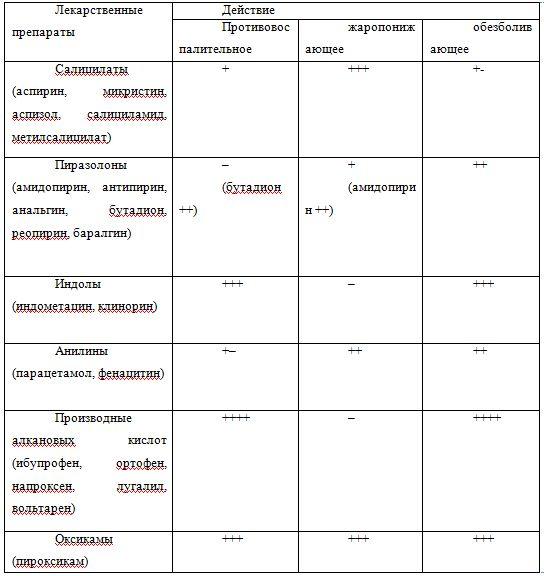 ± – действие выражено слабо; + – выражено незначительно; ++ – выражено умеренно; +++ – выражено сильно; ++++ – выражено резко. Индолы и производные алкановых кислот благодаря выраженному противовоспалительному действию обладают вторичным обезболивающим эффектом. При выборе болеутоляющего и жаропонижающего средства предпочтение отдают препаратам с минимальным противовоспалительным действием. Используют колдрекс или аспирин Упса с витамином С, предварительно растворив таблетку этих препаратов в половине стакана теплой воды, либо анальгетики – анальгин, пенталгин, седалгин, темпалгин, панадол, аскофен по 1 таблетке 2–3 раза в день. Следует помнить о том, что лихорадка является одним из самых важных защитных механизмов в борьбе с инфекционным заболеванием, и поэтому злоупотребление жаропонижающими препаратами не способствует более быстрому выздоровлению больных. Многие антипиретики и анальгетики оказывают существенное влияние на иммунную систему, значительно подавляют ее защитные механизмы. В связи с этим жаропонижающие средства, в частности ацетилсалициловую кислоту (не более чем 0,5 г однократно) следует принимать лишь при высокой температуре тела, достигающей 39,5 °C и более у взрослых и 38,5 °C – у детей и пожилых лиц, когда повышенная температура из защитного фактора превращается в патогенный. Комбинированные патогенетические средства широко используют для лечения ОРВИ. Для уменьшения сильной головной и мышечной болей, снижения токсикоза, воспалительных изменений в дыхательных путях и улучшения самочувствия больных рекомендуются комплексные препараты: 1) «антигриппин» (ацетилсалициловая кислота 0,5 г; аскорбиновая кислота 0,3 г; кальция лактат 0,1 г; рутин и димедрол по 0,02 г) или его аналоги (метилурацил 0,5 г; аскорбиновая кислота и анальгин по 0,1 г; кофеин 0,05 г; эфедрин и рутин по 0,02 г). Их принимают по 1 порошку 3 раза в день в течение 3–4 дней; 2) «антигриппокапс 0,32 г» (ацетилсалициловая кислота 0,15 г; аскорбиновая кислота 0,05 г; лактат кальция 0,1 г; рутин и димедрол по 0,01 г) применяют внутрь после еды в течение 2–3 дней до улучшения самочувствия. Детям с 3 до 6 лет назначают по 1 капсуле 3 раза в день. Детям с 6 лет и взрослым по 2 капсулы 3–4 раза в день. Детям до 3 лет содержимое капсулы растворяют и дают только по показаниям врача; 3) «фервекс» (парацетамол 0,5 г; фенерамина малеат 0,025 г; аскорбиновая кислота 0,2 г; аспаркам; вспомогательные вещества; натуральные ароматизаторы) и др. При поражении глаз иммуноглобулин закапывают в конъюнктивальный мешок. При пленчатых конъюнктивитах промывают глаза 2 %-ным раствором борной кислоты, закапывают 20–30 %-ный раствор сульфацил-натрия (альбуцида). При развитии острого ларинготрахеобронхита со стенозом гортани (ложного крупа) назначают внутримышечно литическую смесь (2,5 %-ный раствор аминазина в сочетании с 1 %-ным раствором димедрола и 0,5 %-ным раствором новокаина– все в возрастных дозах). Внутрь – преднизолон, начиная с 15–20 мг, с постепенным увеличением дозы. Курс гормональной терапии 5–7 дней. Физиотерапевтическое лечениеОсобое значение в выздоровлении больных гриппом и других ОРЗ и профилактике осложнений (пневмоний) принадлежит физиотерапевтическому лечению, в том числе аэрозольной терапии, направленной на активное откашливание мокроты, дренирование дыхательных путей и восстановление бронхиальной проходимости.Аэрозольную терапию начинают с первого дня поступления больного в инфекционное отделение. Наиболее эффективными являются теплые, влажные ингаляции. Их проводят по 15 мин 2 раза в день в течение 4 дней. При выполнении процедуры больной делает глубокие вдохи и выдохи. Применяют бронхорасширяющие и усиливающие эвакуацию слизи и мокроты аэрозоли. Бронхорасширяющие аэрозоли: 1) эуфиллин 0,25 г, вода дистиллированная 30 мл; по 3 мл раствора на ингаляцию; 2) эфедрина гидрохлорид 0,3 г, вода дистиллированная 30 мл; по 3 мл на ингаляцию; 3) эуфиллин 0,15 г, эфедрина гидрохлорид 0,02 г, новокаина 0,5 %-ный раствор 20 мл; по 5 мл на ингаляцию. Аэрозоли, усиливающие эвакуацию слизи и мокроты: 1) натрия гидрокарбонат 2,0 г, натрия хлорид 0,1 г, вода дистиллированная 20 мл; по 4 мл на ингаляцию; 2) настой травы термопсиса 0,1 г: 25 мл, капли нашатырно-анисовые 0,5 г, натрия гидрокарбонат 0,5 г; по 5 мл на ингаляцию; 3) натрия гидрокарбонат 2,0 г, натрия хлорид 1,0 г, вода мяты перечной 20 мл; по 5 мл на ингаляцию. Не рекомендуется применение антибиотиков и сульфаниламидных препаратов в ингаляциях! Используют методы «домашней» физиотерапии: теплые обертывания грудной клетки, горчичники, преимущественно на грудину, горячие ножные ванны (при температуре тела 37,5 °C), а также УВЧ на область трахеи. При температуре выше 38,5 °C применяют методы физического охлаждения: больного следует раздеть и легко укрыть, приложить к голове, в подмышечные и паховые области пузырь со льдом, проводить вводно-спиртовые обтирания тела. ФитотерапияВ домашних условиях рекомендуется проведение фитопроцедур. В первые часы заболевания простуду можно остановить горячими ножными ваннами с порошком горчицы. Продолжительность ванн 15 мин.Сок редьки с медом – в редьке вырезают углубление, заливают медом и закрывают сверху кусочком редьки. Настаивают 4 ч в теплом месте, затем пьют образовавшийся сок по 1 ст. л. (детям по чайной) 3–4 раза в день. Нужно помнить и о целебных свойствах картофеля. В кастрюлю с водой необходимо положить картофельную кожуру, сварить, затем дышать над паром 10 мин. Отвар плодов калины с медом также помогает при простудных заболеваниях. Он оказывает потогонное и отхаркивающее действие. 1 ст. л. цветков или плодов заварить стаканом кипятка, дать покипеть 10 мин. Охладить, процедить. Пить по 1 ст. л. 3 раза в день. Рецепты сборов лекарственных трав, усиливающих потоотделение 1. Цветки бузины, цветки ромашки аптечной (поровну). 1 ст. л. сырья заварить стаканом кипятка, настоять 1 ч, процедить. Настой пить горячим по 2–3 стакана ежедневно. 2. Цветки бузины – 1 часть; цветки ромашки аптечной – 1 часть; липовый цвет – 1 часть. Приготовление и применение, как в предыдущем рецепте. 3. Лист мяты перечной – 1 часть. Во время эпидемии гриппа с целью предупреждения заболевания полезно жевать корень аира, веточки и листья элеутерококка, чеснок, лук. При гриппе полезно принимать спиртовую настойку эвкалипта: 20 г сухих измельченных листьев залить 100 г спирта. Плотно закрыть и настаивать 8 дней. Процедить и остаток отжать в настойку. Применять по 25 капель 3 раза в день. Развести водой (1/4 стакана). Корень алтея лекарственного применяется как отхаркивающее и противовоспалительное средство при гриппе, ОРЗ, бронхитах. Особенно он полезен детям. 15 г корня заливают холодной водой (0,5 л) и дают настояться сутки. Принимать по 1 дес. л. 5 раз в день. 5—6 зубчиков чеснока мелко истолочь и развести в стакане молока. Вскипятить и дать остыть. Принимать при заболеваниях верхних дыхательных путей по 1 ч. л. 4–5 раз в день. Бузина сибирская – 1 ст. л. сухих листьев и цветков заварить стаканом кипятка, настоять 1 ч, процедить. Настой принимать по 1/4 стакана, лучше с медом, 3–4 раза в день. Бузина часто применяется в сборах. Цветки бузины – 1 часть; цветки коровяка – 1 часть; цветки терновника – 1 часть; кора ивы – 1 часть; цветки ромашки аптечной – 1 часть. 1 ст. л. измельченного сырья залить стаканом кипятка, настоять 1 ч, процедить. Настой пить горячим по 2–3 стакана ежедневно. Цветки бузины – 1 часть; семена пажитника сенного – 1 часть; плоды фенхеля – 1 часть; липовый цвет – 2 части; трава фиалки трехцветной – 2 части. 1 ст. л. измельченного сырья настоять в стакане холодной воды в течение 2 ч, кипятить 5 мин, процедить. Отвар пить теплым, в несколько приемов, за один день при трахеобронхите, хроническом бронхите, гриппе. Цветки бузины – 2 части; цветки пиона – 1 часть; кора ивы – 3 части; корень солодки – 1 часть; липовый цвет – 2 части. 2 ст. л. измельченного сырья заварить стаканом кипятка, настоять 30 мин, процедить. Настой выпить теплым в течение дня. Интенсивная терапия больных ОРВИ по показаниям должна начинаться с первых этапов медицинской эвакуации – на дому или в медицинских пунктах проводятся отдельные мероприятия в порядке неотложной помощи при подготовке больных к направлению в инфекционный стационар. В изоляторе медицинского пункта (поликлиники, медсанчасти, лазарета), на дому, в машине скорой помощи в случаях крайне тяжелого течения гриппа неотложная помощь включает: 1) введение противогриппозного (нормального) иммуноглобулина – 6 мл внутримышечно; 2) при температуре тела выше 39,5 °C – 2 мл 50 %-ного раствора анальгина внутримышечно; 3) 60 мг преднизолона внутримышечно или внутривенно; 4) для устранения вторичной бактериальной инфекции после пробы на чувствительность вводят антибиотики (бензилпенициллин или оксациллин – 1 млн ЕД в/м); 5) 2 мл кордиамина, 1 мл 10 %-ного раствора кофеина подкожно; 6) дают увлажненный кислород, теплое питье; 7) при психомоторном возбуждении внутримышечно вводят литическую смесь (по 1 мл 2,5 %-ного раствора аминазина, 1 %-ного раствора димедрола, 1 %-ного раствора промедола) или 10 мл 20 %-ного раствора натрия оксибутирата. После проведения перечисленных мероприятий больных переводят в инфекционный стационар на носилках в сопровождении врача скорой помощи. В полном объеме интенсивная терапия проводится в палатах (блоках) интенсивной терапии инфекционных стационаров (инфекционных отделений больниц). При очень тяжелом (молниеносном) течении гриппа и других ОРЗ проведение интенсивной терапии больных может быть необходимым при следующих неотложных (критических) состояниях: 1) инфекционно-токсическое поражение головного мозга; 2) острая дыхательная недостаточность; 3) инфекционно-токсический шок; 4) острая сердечно-сосудистая недостаточность. ДиспансеризацияЗа лицами, перенесшими неосложненные формы гриппа, диспансерное наблюдение не устанавливается. Перенесшие осложненные формы ОРВИ (пневмонии, синуситы, отиты, мастоидиты, миокардиты, поражение нервной системы: менингит, менингоэнцефалит, токсические невриты и др.) подлежат диспансеризации не менее 3–6 месяцев. В отношении лиц, перенесших такое осложнение гриппа, как пневмония, осуществляются реабилитационные мероприятия (в амбулаторно-поликлинических или санаторных условиях), и они подлежат обязательной диспансеризации в течение 1 года (с контрольными клинико-лабораторными обследованиями через 1, 3, 6 и 12 месяцев после болезни).
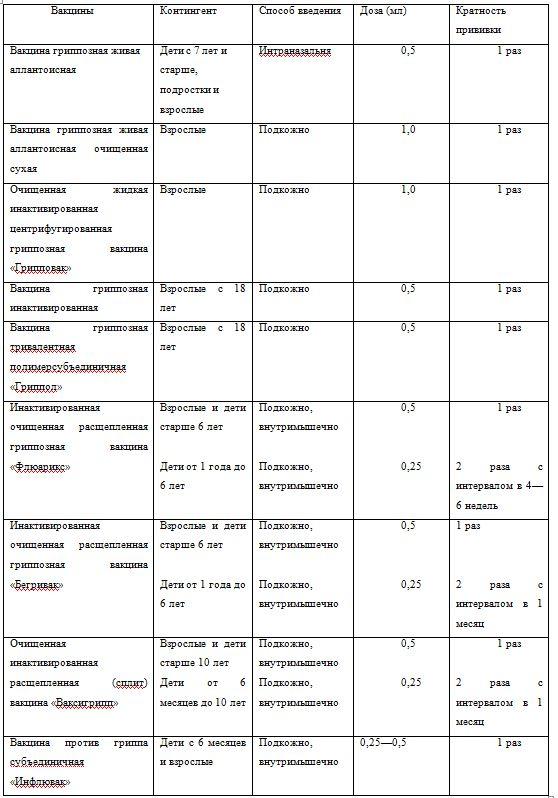
Профилактика острых респираторных инфекций
|
|||||||||