 |
|
Популярные авторы:: Горький Максим :: БСЭ :: Желязны Роджер :: Андреев Леонид Николаевич :: Борхес Хорхе Луис :: Азимов Айзек :: Толстой Лев Николаевич :: Чехов Антон Павлович :: Картленд Барбара :: Нортон Андрэ Популярные книги:: The Boarding House :: Дневник писателя :: Зовите меня Джо :: Великие неторопливые короли :: Жар небес :: Бурый волк :: Зимнее пламя :: Авторитет :: Впечатления :: О мальчике и девочке, которые не замёрзли |
Хирургия грыж брюшной стенкиModernLib.Net / Медицина / Воскресенский Николай Валерианович / Хирургия грыж брюшной стенки - Чтение (стр. 9)
Глава XV Невропатические и патологические грыжи В боковых отделах брюшной стенки иногда наблюдаются выпячивания грыжевидного типа, развивающиеся после паралича одной или нескольких мышц брюшной стенки. Этот вид грыжевидных выпячиваний носит название невропатических грыж (hernia neuropatica); последние наблюдаются редко и чаще развиваются у детей. Одной из причин образования их является порок развития брюшной стенки (недоразвитие мышц), паралич мышц брюшной стенки в результате перенесенного полиомиелита (рис. 38). Эти выпячивания брюшной стенки увеличиваются в размерах в положении стоя, при натуживании, кашле. При ощупывании брюшной стенки определяется «слабый» участок без типичных грыжевых ворот. Края слабого участка мягки, податливы, несколько стерты. Болевые ощущения, как правило, отсутствуют. При натуживании больные ощущают чувство неловкости. Отсутствие типичных признаков брюшной грыжи и четко выраженного грыжевого мешка дало повод применить к невропатическим грыжам термин «ложные грыжи» (pseudohernia). Невропатические грыжи к ущемлению не склонны. Вопрос об операции в каждом случае решается после всестороннего обсуждения показаний и противопоказаний к активному вмешательству с учетом выраженной атрофии мышц на значительном протяжении брюшной стенки и эффективности операции.  Рис. 38. Невропатическая грыжа у ребенка (W. Hecker). а — до операции; б — после операции Патологические грыжи (hernia pathologica). При патологических процессах брюшной стенки, сопровождающихся значительным ослаблением мышц и апоневрозов (или разрушением их), в различных отделах брюшной стенки развиваются грыжевидные выпячивания. Чаще всего устойчивость брюшной стенки нарушается при острых воспалительных процессах с последующим фиброзным перерождением мышц (натечники при туберкулезном спондилите, коксите). Ослабление брюшной стенки с последующим образованием грыжевых выпячиваний может наблюдаться также после гнойных процессов брюшной стенки, развившихся на почве острых заболеваний органов брюшной полости. Края дефекта (грыжевых ворот) являются неровными, плотными, малоподвижными. Кожные покровы обычно истончены, частью сращены с подлежащими тканями. Жалобы больных сводятся к болевым ощущениям в области выпячивания, в животе. Тактика хирурга определяется всей клинической картиной заболевания с индивидуальным подходом в каждом случае. Приводим наблюдение, касающееся патологической грыжи. 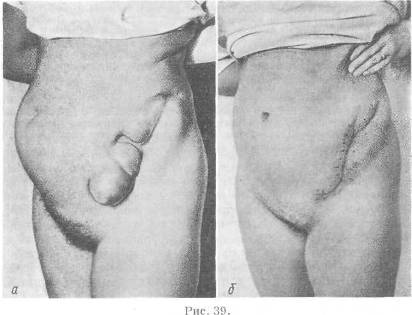 а — патологическая грыжа у женщины 59 лет; б — та же больная после операции. Больная Ч., 38 лет, поступила в 1962 г. с жалобами на большое выпячивание в области рубца в левой подвздошной области, мешающее выполнять какую-либо работу, носить одежду. В 1947 г. была оперирована по поводу забрюшинной флегмоны, осложнившей остеомиелит левой подвздошной кости. С 1950 г. в левой подвздошной области появилось выпячивание, постепенно увеличивающееся, особенно за последние 5 лет. При осмотре в положении стоя у крыла левой подвздошной кости определяется выпячивание полусферической формы, покрытое атрофированной, резко истонченной, пигментированной кожей. Выпячивание как бы свешивается вниз, при этом на глаз определяется нижняя и медиальная границы, менее четко — латеральная и верхняя (рис. 39, а). При натуживании грыжевое выпячивание увеличивается и четко контурируется верхний участок его, отделяющийся от нижнего рубцовой перетяжкой. При пальпации определяется дефект мышц в виде эллипса правильной формы размером 8x4 см. Края дефекта — медиальный и нижний — плотны, пальпируются в виде плотного вала. С латеральной стороны краем дефекта является гребень подвздошной кости, верхней границей его служит плотная перемычка шириной 1 см. Рентгенография выявила остеоартроз левого тазобедренного сустава с неполным анкилозом. Рентгеноскопия кишечника: принятый накануне и в 6 часов утра в день осмотра барий выполняет терминальный отдел подвздошной кишки, расположенный в правой половине брюшной полости. Восходящая, поперечноободочная, нисходящая и сигмовидная кишки расположены вне грыжевого мешка. Отмечаются следы бария в петлях тонкой кишки, выполняющих грыжевой мешок. Операция под эфирно-кислородным наркозом. Окаймляющий разрез в левой подвздошной области, иссечение послеоперационного рубца. Обнаружен дефект брюшной стенки размером 8x4 см, большой, плотный грыжевой мешок размером 12x6 см. Выделение мешка из рубцово измененных тканей. Содержимое мешка — петли тонких кишок — легко вправлены в брюшную полость. Мешок ушит у основания, не отсечен и использован для закрытия грыжевых ворот путем подшивания его к краям дефекта. Отсепарованные мышечно-апоневротические края дефекта подшиты к надкостнице подвздошной кости, что обеспечило прочное закрытие грыжевых ворот (рис. 39, б). Дальнейшее наблюдение в течение года показало хорошие результаты операции. Глава XVI Паховые грыжи «Из грыж наибольший интерес для врача представляет паховая, как потому, что она наичаще встречается, так и потому, что коренная операция при ней представляет некоторые технические особенности, вызвавшие к жизни целые десятки, более или менее сложных, более или менее достигающих цели способов». АНАТОМО-ТОПОГРАФИЧЕСКИЕ ДАННЫЕ Паховая область имеет форму прямоугольного треугольника. Нижней границей является паховая связка, верхней — линия, соединяющая передние верхние ости подвздошных костей, внутренней — боковой край прямой мышцы живота (рис. 40). Слои паховой области: кожа, подкожная клетчатка, поверхностная фасция, глубокая фасция (фасция Томпсона), апоневроз наружной косой мышцы, внутренняя косая и поперечная мышцы, поперечная фасция, предбрюшинная клетчатка, брюшина. В паховой области кожа умеренно подвижна, хорошо развиты сальные и потовые железы. Подкожножировой слой различно выражен у мужчин и женщин. Толщина жирового слоя возрастает у лонного сочленения и наружного пахового кольца. В подкожной клетчатке проходит нижняя поверхностная надчревная артерия, кнутри от нее — наружная срамная артерия (a. pudenda externa), кнаружи — поверхностная окружающая подвздошная артерия (a. circumflexa ilii superficialis). При послойном разрезе эти сосуды перевязывают еще до рассечения апоневроза наружной косой мышцы. Нервы, распределяющиеся в подкожной клетчатке, являются конечными ветвями (п. ilioinguinalis и п. genitocruralis). Волокна апоневроза наружной косой мышцы живота располагаются параллельно паховой связке. Толщина апоневроза, плотность его и равномерность распределения волокон не одинакова, в связи с чем различают крепкий, средний и слабо развитый апоневроз. У женщин апоневроз наружной косой мышцы более плотен, чем у мужчин. Волокна апоневроза наружной косой мышцы в нижнем углу паховой области расходятся, образуя ножки наружного пахового кольца (anulus inguinalis superficialis, PNA). Верхняя ножка (crus mediale) прикрепляется к верхнему краю лонного сочленения, нижняя (crus laterale) — к лонному бугорку. На апоневрозе наружной косой мышцы заметны поперечно расположенные волокна (fibrae intercrurales), которые, располагаясь косо-поперечно к апоневрозу наружной косой мышцы, подкрепляют его, повышая устойчивость брюшной стенки паховой области. Эти волокна у женщин выражены лучше, чем у мужчин, и плотнее сосредоточиваются у поверхностного пахового кольца. При слабом развитии этих волокон поверхностное паховое кольцо имеет вид щели и меньше противостоит внутрибрюшному давлению. Величина поверхностного пахового кольца различна. По данным С. Н. Ящинского, размеры его равны 1,2 см в поперечном направлении и от 2,2 до 3 см — в продольном. По Р. И. Венгловскому, поперечный размер поверхностного пахового кольца колеблется от 1,1 до 2,5 см, а продольный — от 1,5 до 6 см. Аналогичные данные приводит и Н. И. Кукуджанов. В повседневной практике принято считать, что при прощупывании через кожу развитое поверхностное паховое кольцо пропускает обычно лишь конец указательного пальца.  Рис. 40. Границы подвздошно-паховой области, пахового треугольника и пахового промежутка. ЛБЕ — подвздошно-паховая область; CDE — паховый треугольник; F — паховый промежуток (Г. Е. Островерхое, Д. Н. Лубоцкий, Ю. М. Бомаш). Апоневроз наружной косой мышцы, заворачиваясь кнутри, образует паховую связку, которая располагается между передней верхней остью подвздошной кости и лонным бугорком — точками своего прикрепления. В норме паховая связка плотна, хорошо натянута; длина ее колеблется от 11 до 13,5 см. Заворачиваясь, паховая связка образует желобок, открытый кверху и кзади.   Рис. 41. Медиальный отдел пахового канала (Е, Rehn). а1 — lig. ingumale. 2— lig. interfoveolare (Hessel-bachi); 3 — lig. inquinale reflexum (Col e 0 4 — tuber —culum pubicum: 5—m. rectus abdomims:в—a. epi-gastnci inferior fno 3.В.Агафоновой). 6 r — vasa eoigastrica: 2 — fovea inguinalis medialis: 3 — lig. inguinale; 4 — lig. interfoveolare 5 — annulus mguinalis internus: 6 — vasa femoralia (Fischer.Gohr-bandt Sauerbruch) Небольшая часть волокон, образующих паховую связку, не доходит до лонного бугорка, а латеральнее его переходит книзу, образуя лакунарную связку — lig. lacunare (lig. Gimbernati), другая часть волокон отходит кверху и образует завороченную связку (lig. reflexum). Эта связка, по данным 3. В. Агафоновой (1960), является постоянным образованием дна пахового промежутка (рис. 41) и представляет собой третью, заднюю, ножку поверхностного пахового кольца. Она может иметь различные степени своего развития, отличаться по плотности и протяженности. В 78 % случаев коллезова связка закрывает почти полностью медиальную часть пахового промежутка, в 22 % она имеет незначительную ширину и теряется в волокнах влагалища прямой мышцы живота. Коллезова связка укрепляет медиальную часть пахового промежутка, отходя от заднего края паховой связки у лонного бугорка. Она же выстилает верхнюю поверхность лонной кости и укрепляет своими волокнами поперечную фасцию. Недостаточное развитие связки может являться одной из причин рецидивирования прямых грыж. Через щели в этой связке могут проходить грыжевые мешки так называемых грыж коллезовой связки. Внутренняя косая и поперечная мышцы при нормальном строении паховой области прилегают к паховой связке не на всем протяжении, оставляя на медиальном участке ее промежуток, который называется паховым[16] (interstitium inguinale) (С. Н. Ящинский, 1890; Р. И. Венгловский, 1902). Границами пахового промежутка являются: сверху — край внутренней косой и поперечной мышц, снизу — паховая связка, снутри — наружный край прямой мышцы. Различия в строении пахового промежутка и величине его зависят от степени прилегания к паховой связке внутренней косой и поперечной мышц, определяя тем самым форму и размеры его. Основными формами пахового промежутка являются треугольная, овальная и щелевидная. Высота пахового промежутка при треугольной форме его равна 1,6—6 см при длине его от 4 до 6 см, при овальной форме высота промежутка равна 1—2,2 см при длине его, равной 4,5—7,7 см. Размеры пахового промежутка влияют на устойчивость паховой области и определяют возможности пластического закрытия задней стенки пахового канала. У женщин мышечная стенка паховой области «более совершенная, чем у мужчин» (А. П. Крымов). Нижние края внутренней косой и поперечной мышц прилегают к паховой связке на большем протяжении, исключая тем самым образование значительного по размерам пахового промежутка. Поперечная фасция представляет собой участок внутрибрюшной фасции, более уплотненный у паховой связки и у наружного края прямой мышцы живота. Поперечная фасция соприкасается с брюшиной. Между ними располагается предбрюшинная клетчатка, которая может быть представлена тонким, еле определимым или же весьма развитым слоем. В предбрюшинной клетчатке наблюдается развитие предбрюшинных липом. Толщина предбрюшинного слоя выражена больше во внутреннем углу паховой области. Предбрюшинная клетчатка выражена лучше у женщин. На внутренней поверхности передней брюшной стенки в нижнем отделе ее располагается пять брюшинных складок, между которыми имеются три углубления (ямки) с каждой стороны (рис. 42): 1) надпузырная ямка (fossa supravesicalis), расположена между срединной пузырно-пупочной связкой (plica s. lig. vesicoumbilicalis media) и пузырно-пупочной боковой связкой (plica s. lig. vesicoumbilicalis lateralis); 2) паховая срединная ямка (fossa inguinalis medialis), расположена между боковой пузырно-пупочной связкой и складкой брюшины над a. epigastrica inferior (plica epigastrica); 3) паховая боковая ямка (fossa inguinalis lateralis), расположена кнаружи от plica epigastrica. Через боковую ямку и внутреннее паховое кольцо (anulus inguinalis profundus, PNA)[17] спускаются косые паховые грыжи, находящиеся в непосредственной связи с незаращенным брю-шинно-паховым отростком, являющимся предобразованным грыжевым мешком. Через срединную ямку выходят внутренние прямые грыжи, не имеющие связи с брюшинно-паховым отростком. Паховый канал. Под паховым каналом понимают анатомический промежуток, который обнажается после рассечения апоневроза наружной косой мышцы живота. При отсутствии паховой грыжи паховый канал не выражен.  Рис. 42. Складки и ямки по задней поверхности передней брюшной стенки по Киршнеру с изменениями (Г. Е. Островерхое, Д. Н. Лубоцкий, Ю. М. Бомаш). 1 — прямая мышца живота; 2 — косые и поперечная мышщ.1 живота; 3 — пристеночная брюшина передней брюшной стенки; 4 — plica umbilicalis media (no BNA-lateralis): 5 — plica umbilicalis mediana ( по BNA — media); 6 — ductus deferens и a. testicularis; 7 — а. и v. iliaca exteraa: 8 — бедренная грыжа (грыжевой мешок); 9 — запирательная грыжа (грыжевой мешок); 10 — a. obturatoria, возникшая из a. epigastrica inferior: 11 — membrana obturatoria; 12 — fossa supravesicalis; 13 — мочевой пузырь; 14 — fossa inguinalis medialis; 15 — a. obturatoria и n. obturatorius; 16 — гребень лонной кости; 17 — lig. lacunare; 18 — vasa epigastrica inferiora; 19 —m. iliopsoas; 20 — паховая связка; 21 —fossa inguinalis lateralis; 22 — plica umbilicalis lateralis ( по BKA — epigastrica). Практическое значение пахового канала определяется прохождением через него различных паховых грыж. В паховом канале различают четыре стенки: переднюю, образованную апоневрозом наружной косой мышцы; заднюю, образованную поперечной фасцией; верхнюю, образованную нижними краями внутренней косой и поперечной мышц; нижнюю, образованную желобом паховой связки. Анатомическими границами области, в которой располагается паховый канал, являются: сверху — горизонтальная линия, начинающаяся от границы между наружной и средней третями паховой связки, снизу — паховая связка и с внутренней стороны — наружный край прямой мышцы. По своему протяжению паховый канал проходит от внутреннего до поверхностного пахового кольца. Длина пахового канала у взрослых в среднем равна 4,5 см. У детей паховый канал прямее, шире и короче. У женщин паховый канал уже, чем у мужчин. По протяжению пахового канала проходят семенной канатик и круглая связка матки. Элементы семенного канатика окружены рыхлой клетчаткой и расположены в одной общей с яичком оболочке (tunica vaginalis communis). К этой оболочке прилегают мышца, поднимающая яичко (m. cremaster) и п. spermaticus externus. Кровоснабжение яичка, придатка и семенного канатика, а также их оболочек обеспечивается тремя артериями: внутренней семенной (a. spermatica interna), наружной семенной (a. spermatica externa) и артерией семявыносящего протока (a. deferentialis). Вены семенного канатика составляют венозное сплетение (plexus pampiniformis) и впадают справа в нижнюю полую вену, а слева — в почечную вену. И. Ф. Шишов (1937) установил, что артерии яичка и придатка (a. spermatica interna и a. deferentialis) неавтономны и широко анастомозируют между собой; анастомозирующая с ними a. spermatica externa питает в основном оболочки яичка; случайная или вынужденная перевязка a. spermatica interna при грыжесечении или операции по поводу расширения вен семенного канатика не может вызвать некроза или атрофии яичка. И. А. Солдатченков (1938) пришел к заключению, что яичко питается преимущественно через внутреннюю семенную артерию, которая не является конечной. Артерия семявыносящего протока не может заменить внутреннюю семенную артерию при выключении ее из питания яичка. В паховой области расположены n. ilioinguinalis, n. iliohypogastricus. Последний проходит в толще передней брюшной стенки выше spina ossis ilii anterior superior и далее между m. obli-quus internus и m. transversus. Первый располагается ниже и выходит через поверхностное паховое кольцо. Эмбриологические данные о развитии паховой области в связи с патогенезом паховых грыж Для диагностики, оперативного лечения и профилактики грыж большое значение имеет знание эмбриологии паховой области и различных отклонений, связанных с нарушением нормального развития ее и с последующим образованием косых паховых грыж в разнообразных вариациях. В образовании косых паховых грыж роль развития брюшинно-пахового (влагалищного) отростка велика. Кроме того, развитие его тесно связано с процессом опускания половых желез и анатомией паховой области. Яичко с конца 3-го месяца внутриутробной жизни располагается перед глубоким паховым кольцом (рис. 43, а). Перед этим со стороны брюшнойполости начинается выпячивание пристеночной брюшины (брюшинно-пахового отростка), которое постепенно проходит в паховый канал, выпячивая и остальные слои брюшной стенки: поперечную фасцию, внутреннюю косую и поперечную мышцы, собственную фасцию живота и подкожную фасцию (рис. 43, б). Участок поперечной фасции, который выпячивается одновременно с брюшинно-паховым отростком, носит название воронкообразной фасции (fascia infundibuloformis) и именно это углубление в норме является глубоким паховым кольцом. Поперечная фасция продолжается далее как общая влагалищная оболочка яичка и семенного канатика и как оболочка, облегающая выпятившийся брюшинно-паховый отросток (processus vaginalis peritonei — влагалищный отросток). Эти же соотношения остаются в основном их виде и у женщин, определяя тем самым развитие у них косых паховых грыж.    Рис. 43. Развитие влагалищного (брюшинно-пахового) отростка и процесс опускания яичка. 1 — орюцшая полость; 2 — влагалищный отросток; 3 — яичко, 4 — боковая паховая ямка; 5 — поверхностное и глубокое паховые кольца. В последующие месяцы выпячивание брюшинно-пахового отростка продолжается, и в дальнейшем он, спускаясь книзу и медиально, проходит в паховый канал и далее в мошонку. В конце 6—7-го месяца внутриутробного развития яичко, располагавшееся у входа устья брюшинно-пахового отростка, направляемое проводниковой или направляющей связкой (gubernaculum testis s. Hunted), начинает спускаться в паховый канал и далее в мошонку. Яичко и семенной канатик располагаются на этом пути в предбрюшинной клетчатке и в непосредственной близости к брюшинно-паховому отростку. Яичник же в процессе своего развития, спускаясь, направляется в полость малого таза. Брюшинно-паховый отросток (нукиев дивертикул) у женщин располагается в пределах пахового канала, но значительно менее развит и может быть назван рудиментарным. При нормальном развитии плода женского пола начинается заращение брюшинно-пахового отростка, и вскоре после рождения он исчезает бесследно. Таким образом, по анатомическому тракту, — глубокое паховое кольцо, поверхностное паховое кольцо и далее к мошонке, — в утробной жизни проходят брюшинно-паховый отросток, направляющая связка, семенной канатик и яичко. При нормальном развитии плода к рождению ребенка брюшинно-паховый отросток зарастает, за исключением участка, прилегающего к яичку. Таким образом образуется замкнутая серозная полость яичка (рис. 43, в). Участок стенки брюшинно-пахового отростка, непосредственно прилегающий к яичку, носит название lamina visceralis, остальная часть его — lamina parietalis. Сложный процесс обратного развития брюшинно-пахового отростка определяет нормальное развитие паховой области. В этом процессе наблюдаются отклонения, которые сводятся к следующим основным патологическим состояниям: 1. Брюшинно-паховый отросток остается незаращенным по всему своему протяжению, сохраняется его просвет, сообщающийся с брюшной полостью, в полость его выстоит яичко[18]. При достаточно широком устье брюшинно-паховый отросток может вместить в свою полость подвижные органы брюшной полости и тем самым превратиться в грыжевой мешок косой паховой врожденной (яичковой) грыжи (рис. 44, а). Эта грыжа проходит по паховому каналу, которого при отсутствии грыжи не бывает. 2. Брюшинно-паховый отросток не заращен по своему протяжению, но в его просвет яичко не выстоит — оно располагается в мошонке вблизи незаращенного на всем протяжении отростка. При выполнении этого брюшинно-пахового отростка, расположенного также в паховом канале, подвижными органами брюшной полости образуется косая паховая (приобретенная) канатиковая грыжа (рис. 44, б). 3. Брюшинно-паховый отросток заращен у глубокого пахового кольца. Яичко выстоит в полость отростка. При этих условиях образуется водянка яичка. 4. Брюшинно-паховый отросток не заращен у глубокого пахового кольца на некотором протяжении. Остальная полость его с выстоящим в просвет ее яичком не заращена. Может развиться косая паховая грыжа в сочетании с водянкой яичка. 5. Брюшинно-паховый отросток заращен у глубокого пахового кольца. Яичко с серозной полостью располагается отдельно. На протяжении брюшинно-пахового отростка имеются незаращенные участки, на которых могут развиваться кисты (фуникулоцеле). 6. Брюшинно-паховый отросток не заращен у глубокого пахового кольца. По протяжению его отросток заращен, за исключением отдельного участка или участков. При этом может развиться косая паховая грыжа в сочетании с кистами брюшинно-пахового отростка.   Рис. 44. Тестикулярная (яичковая, врожденная) паховая грыжа (а) и фуникулярная (канатиковая паховая грыжа (б). 1 — брюшина; 2 — семенной канатик; 3 — яичко; 4 — кожа; 5 — серозная полость яичка. До настоящего времени существует мнение, что только яичковые грыжи являются врожденными, развивающимися при наличии незаращенного брюшинно-пахового отростка; грыжи канатиковые относятся к разряду приобретенных. Косые паховые грыжи, в грыжевые мешки которых яичко не выстоит, развиваются также при наличии незаращенного брюшинно-пахового отростка. При выделении грыжевых мешков косых паховых грыж (канатиковых) можно обнаружить соединительнотканные тяжи, отходящие от дна грыжевого мешка. При гистологическом исследовании выявляются щели—незаращенные полностью участки брюшинно-пахового отростка. ОПЕРАЦИИ ПРИ ПАХОВЫХ ГРЫЖАХ Операция без рассечения апоневроза наружной косой мышцы живота Способ Ру (Roux, 1899). Апоневроз наружной косой мышцы не вскрывают. Выделяют грыжевой мешок, перевязку шейки которого проводят на уровне поверхностного пахового кольца. Первый шов накладывают на ножки пахового поверхностного кольца. Образовавшиеся после наложения первого шва складки апоневроза сшивают узловатыми швами, в которые захватывают медиальный край апоневроза, прилегающие мышцы и паховую связку. Анализ отдаленных результатов операции Ру показал, что рецидивы наблюдались в 22,3 %, по сводным данным М. В. Дунье (1939), и в 9,6 %, по материалам А. М. Аминева и А. И. Барышникова (1963). Ряд хирургов, учитывая легкость операции, широко проводили ее (В. А. Оппель, С. С. Гирголав, В. В. Успенский, К. В. Волков и др.). Операция Ру применялась и при расширении паховых колец как «профилактическая», могущая «предупредить» развитие грыжи. При операции по Ру нет анатомической четкости; высокое выделение грыжевого мешка невозможно; также невозможно оперировать малые косые паховые грыжи (канальная форма), располагающиеся в пределах пахового канала. Учитывая все недостатки операции Ру, а также ее модификаций, проводящихся без рассечения апоневроза наружной косой мышцы (В. А. Оппель, Р. Н. Матросович, Г. П. Ковтунович, Ю. С. Диновицер), не следует ее рекомендовать, особенно у взрослых. Также не может быть рекомендована операция Кохера с инвагинацией грыжевого мешка под апоневроз наружной косой мышцы до уровня глубокого пахового кольца. Операции при паховых грыжах с рассечением апоневроза наружной косой мышцы без перемещения семенного канатика Способ А. А. Боброва (1892). Разрез кожных покровов проводят по направлению пахового канала. После рассечения апоневроза наружной косой мышцы выделяют грыжевой мешок, высоко прошивают и перевязывают его шейку. Грыжевой мешок отсекают на 1 см дистальнее шва, наложенного на шейку мешка. Апоневроз наружной косой мышцы, внутреннюю косую и поперечную мышцы вместе с поперечной фасцией подшивают к паховой связке и к наружному лоскуту апоневроза наружной косой мышцы. Таким образом, пишет А. А. Бобров, удается довольно плотно закрыть просвет расширенного до операции пахового канала. Стенки канала и главным образом края сухожильного растяжения приводятся в полное взаимное соприкосновение. Способ А. А. Боброва обоснован анатомически, одновременное подшивание апоневроза наружной косой мышцы с внутренней косой и поперечной мышцами обеспечивает приживление однородных тканей. Способ пластики пахового канала по Жирару (Girard, 1894). Операция обеспечивает закрытие пахового канала путем образования дубликатуры из листков рассеченного апоневроза наружной косой мышцы. Верхний (внутренний) листок апоневроза наружной косой мышцы подшивают к паховой связке мышцами. Нижний (наружный) листок рассеченного апоневроза накладывают на верхний листок, уже подшитый к паховой связке, и укрепляют его несколькими швами. Таким образом апоневроз наружной косой мышцы удваивается (рис. 45). При прошивании паховой связки рекомендуется следить за тем, чтобы швы, накладываемые на мышцы и апоневроз раздельно, не проходили по одним и тем же волокнам, так как возможно расслоение паховой связки с последующим ослаблением ее. Операция эта известна в отечественной литературе как способ пластики пахового канала по Боброву—Жирару. Вариант операции Боброва — Жирара, предложенный С. И. Спасокукоцким, заключается в том, что мышцы и апоневроз захватывают и подшивают одновременно к паховой связке с последующей дубликатурой апоневроза. Шов пахового канала по 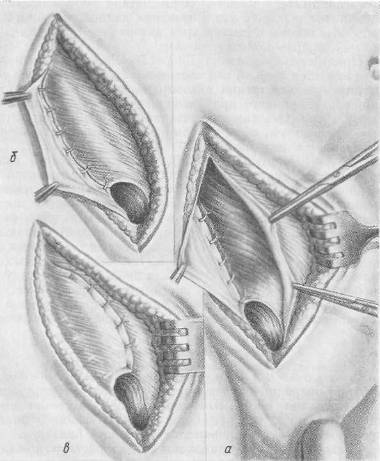 Рис. 45. Пластика пахового канала по Жирару. а — после рассечения апоневроза наружной косой мышцы живота внутренняя косая и поперечная мышцы подшиваются к паховой связке; б — верхний (внутренний) листок апоневроза наружной косой мышцы подшивают к паховой связке над подшитыми к паховой связке мышцами; е — нижний (наружный) листок апоневроза наружной косой мышцы подшивается к верхнему листку (дубликатура). С. И. Спасокукоцкому предохраняет паховую связку от разволокнения, связанного с наложением частых швов. Операции Боброва, Жирара, Спасокукоцкого по своему принципу являются идентичными и поэтому их можно объединить под названием «операция Боброва — Жирара—С пасокукоцкого». В.В. Бабук (1962) считает правильным называть видоизмененный способ Боброва способом Боброва—Спасокукоцкого. Однако, учитывая, что в способе Жирара имеются общие детали с указанными способами, мы полагаем, что в названии данной операции могут быть объединены фамилии трех авторов — «операция Боброва — Жирара — Спасокукоцкого». Приведенная методика Боброва—Жирара—Спасокукоцкого является лучшей для мышечно-апоневротического укрепления передней стенки пахового канала и имеет все основания для широкого применения при операциях косых паховых грыж. Она гарантирует полноценное закрытие пахового промежутка, который обычно при косых паховых грыжах является невысоким. По А. В. Мартынову (1926), пластика пахового канала проводится по следующему плану: рассекают апоневроз наружной косой мышцы, выделяют мешок, перевязывают у шейки и отсекают. Внутренний (верхний) листок апоневроза наружной косой мышцы подшивают к паховой связке над семенным канатиком. Наружный (нижний) листок апоневроза наружной косой мышцы подшивают узловатыми швами к верхнему листку апоневроза, уже подшитого к паховой связке. Пластика пахового канала по А. В. Мартынову при операции паховой грыжи анатомически обоснована. Она показана при наличии малого пахового промежутка и при хорошо выраженном апоневрозе наружной косой мышцы. Операции при косых паховых грыжах Обезболивание. Основным методом обезболивания при операции паховых грыж является инфильтрационная анестезия по А. В. Вишневскому. Анестезия проводится послойно, что предохраняет от случайного ранения кровеносных сосудов, элементов семенного канатика. Тонкой иглой внутрикожно вводят раствор новокаина по ранее намеченной линии предполагаемого разреза с образованием так называемой «лимонной корочки» (рис. 1, 2, 3, 4, 5, 6, 7, 8, 9, 10, 11, 12, 13, 14, 15, 16, 17, 18, 19, 20 |
|||||||